
Prof. Dr. med. Alfred Rockenschaub
(1920 in Linz - 2017)
"Wiener Gynäkologe und Geburtshelfer"
Er schreibt in seinem Buch:
"Gebären ohne Aberglauben.
Fibel und Plädoyer für die
Hebammenkunst"

Facultas Verlag, 3. verbes-
serte Auflage 2005 (1998)
"Denn es geht in dieser Fibel nicht um neue Fakten, sondern darum,
die Gegebenheiten anders, als es in der Geburtsmedizin seit
300 Jahren üblich ist, zu hinterfragen ...
Die Geringschätzung der Hebammenkunst
durch das geburtsmedizinische Establishment
und die ihm blindlings hörigen Politiker.
Diese Haltung wird von allen Beteiligten zwar geleugnet,
hat aber eine lange Tradition."

In einem "Park in Linz"
Fr 20.10.2023
|
"Behandeln sie nicht den Unterleib, |
IMABE (23.06.2024): "BIOETHIK AKTUELL: Experten warnen vor fehlerhaften Pränataltests aus Blutproben: Die Messmethode führt in die Irre"
Statt weniger Fruchtwasseruntersuchungen stieg die Zahl nach Einführung der Bluttests (nichtinvasive Pränataltest/NIPT) an. Bluttests werden auch
ohne Verdacht auf Risiko bei Schwangeren eingesetzt. Aufgespürt wird die plazentare DNA der Mutter, nicht die fetale DNA des Kindes. Pränatal-
mediziner: Die Fehldiagnose der Bluttest liegt bei 40 bis 50 %. Laut Thomas von Ostrowski gebe es besonders bei Trisomie 18 und 13 "sehr häufig
falsch-positive Befunde", vor allem bei jüngeren Frauen, wo keinerlei Indikation besteht, diesen Test durchzuführen. Der Pränatalmediziner hält
den Ultraschall für die gebotene Methode, mit der 95 % der Trisomien 18 und 13 erkannt werden können. Etwa 3 % der Trisomien beim Kind werden
nicht mit dem Bluttest entdeckt, sind also falsch-negativ. Laut Ostrowski sind die NIPT-Tests nicht zur Diagnostik des Ungeborenen geeignet.
Der Test sei als Kassenleistung für jede Schwangere falsch platziert. www.imabe.org/bioethikaktuell/einzelansicht/experten-warnen-
vor-fehlerhaften-praenataltests-aus-blutproben-die-messmethode-fuehrt-in-die-irre
Prof. Dr. med. Alfred Rockenschaub schreibt:
"In den letzten Jahren ist die durchschnittliche Kaiserschnittfrequenz in der BRD und Österreich
auf über 20% gestiegen, nicht zuletzt infolge der vielfach nach Gutdünken und Laune
eingeleiteten und daher sich hinziehenden Geburten.
Zurzeit bringen in der BRD und Österreich nicht viel mehr als 5% der Frauen
ihre Kinder ohne eine der obskuren geburtsmedizinische Prozeduren zu Welt,
obwohl bei den gegebenen sozialen und hygienischen Verhältnissen
zumindest 95% spontan und autonom gebären könnten und
in höchstens 5% geburtsmedizinische Maßnahmen vonnöten wären.
Was 90% der Frauen als medizinische Erleichterung vorgegaukelt wird,
ist nicht nur überflüssig, sondern auch als prekär und schädlich zu betrachten.
Denn die eng an die natürliche Schwangerschafts- und Geburtsdynamik gebundenen Reifungsmomente,
insbesondere die durch die Geburtswehen bedingten Reifungsschübe im kindlichen Abwehr-
und Anpassungssystem werden durch die geburtsmedizinische Technologie nachteilig entstellt.
So ist nicht nur beim Neugeborenen bei dessen Umstellung auf die neue Umwelt, sondern auch
im weiteren Verlauf des Lebens mit Abwehr- und Anpassungsproblemen zu rechnen.
Die geburtmedizinische Indolenz ["Unempfindlichkeit", "Desinteresse"] reicht hier
von der Verharmlosung der Ultraschall- bis zur Kaiserschnitttechnologie.
Wenn Frühgeburtlichkeit und plötzlicher Säuglingstod seit Mitte der 60er Jahre unverändert blieben,
wenn immer mehr Kinder an (Alters-) Diabetes, Asthma und sonstigen Allergien, den Folgen
diverser Essstörungen leiden, jeder fünfte Schüler Lese- und Lernprobleme hat,
immer mehr Kinder psychisch krank sind, mag dies vielfach durch die modernen Umwelteinflüsse
bedingt sein. Doch das die Anlage zur Anfälligkeit auslösende Moment liegt darin, dass die Kinder
nicht mehr nach und mit bestem Wissen und Gewissen ausgetragen und geboren werden.
Alle Verbesserungen der geburtshilflichen Resultate seit eh und je, im Besonderen
aber der in den letzten hundert Jahren so steile Rückgang der Mütter- und Säuglingssterblichkeit
beruhen allein auf sozialen und hygienischen Fortschritten und Errungenschaften ...
Das geburtsmedizinische Establishment hat es allerdings seit eh und je verstanden,
die geburtshilflichen Fortschritte als das Ergebnis seiner Wissenschaft zu vermarkten.
Die renommierte britische Spitalsstatistikerin Marjorie Tew nennt diesen Lug und Trug
kurz und treffend "Triumph of Bluff". Ähnlich äußerte sich einer der namhaften
österreichischen Gesundheitsökonomen, Christian Köck:
"Nirgendwo wird so viel gelogen wie im Gesundheitssystem"...
Da derzeit so viel von der so schwierigen Finanzierbarkeit der Gesundheitssysteme die Rede ist,
sei wiederholt, dass die misslichen geburtsmedizinischen Methoden - auf die Gesamtzahl der Geburten
verteilt - rund tausend Euro pro Geburt verschlingen. Da 98% der Entbindungen in auf diese Methodik
eingestellten Spitälern stattfinden, wären allein auf diesem Sektor viele Millionen einzusparen.
Es bedürfte nur der Verlegung der geburtshilflichen Schwerpunkte
auf die frei praktizierenden Hebamme ...
Das größte Risiko und die Hauptursache der meisten Komplikationen in der Schwangerschaft
und bei der Geburt ist und war immer schon die mütterliche Angst. Diese wird nachhaltig
geschürt, indem man vage Grenzwerte natürlicher Regulationsvorgänge
willkürlich zum Risiko und Gefahrenherd erklärt.
Man erzeugt systematisch einen Grad von Angst und Disstress, der den Frauen die Kraft nimmt,
ein Kind normal auszutragen und zu gebären. So kamen denn "programmierte Geburt"
und "elektiver [ausgewählter, gewünschter] Kaiserschnitt" immer mehr in Mode.
DER STANDARD (11. Oktober 2012): Prof. Dr. Frank Louwen (b.1962), Leiter der Abteilung f. Geburtsmedizin UNI-Frauenklinik Frankfurt/Main u. Mitglied
im Vorstand der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe, auf dem 59 Kongress der Deutschen Gesellschaft f. Gynäkologie und
Geburtshilfe (DGGG) in München: "Kaiserschnitt: Nur scheinbar ein risikoarmer Eingriff" - Die Folgen eines Kaiserschnitts für
das Neugeborene wurden lange Zeit vernachlässigt - Von Kaiserschnitt ohne medizinische Indikation wird dringend abgeraten
www.derstandard.at/story/1348285702984/kaiserschnitt-nur-ein-scheinbar-risikoarmer-eingriff
Clara E Cho, Mikael Norman: "Cesarean section and development of the immune system in the offspring" Am J Obstet Gynecol. 2013 Apr;208(4):249-54.
"Aktuelle epidemiologische Studien belegen, dass ein elektiver Kaiserschnitt (CS) mit abnormalen kurzfristigen Immunreaktionen beim Neugeborenen
und einem höheren Risiko für die Entwicklung von Immunerkrankungen wie Asthma, Allergien, Typ-1-Diabetes und Zöliakie verbunden ist."
https://pubmed.ncbi.nlm.nih.gov/22939691/
Da es sich um eine unheilvolle Mode handelt und diese nur durch
die Wiederbelebung der Hebammenkunst gegenzusteuern ist ...
Geburtshilfliche Kunst besteht darin, eine schwangere Frau so an die Geburt heranzuführen,
dass sie ein möglichst gesundes Kind gebiert. Hindernisse, die eine Kaiserschnittentbindung nötig machen,
sind in einem Prozent der Gebärenden gegeben und größtenteils vor Geburtsbeginn erkennbar.
Operative Vielgeschäftigkeit beruht auf Dilettantismus und Scharlatanerie
und bedeutet für die Mutter wie die Kinder ein prekäres Risiko."
Spätestens seit seinem 2001 zum ersten Mal erschienenen Buch “Gebären ohne Aberglauben – Fibel und Plädoyer für die Hebammenkunst”
ist Prof. Alfred Rockenschaub all denjenigen ein Begriff, die sich kritisch mit der Entwicklung der Geburtshilfe und der Hebammenarbeit
zu einer technisierten, angeblich optimierten und Sicherheit vorgaukelnden Dienstleistung beschäftigen.
Das Buch gibt einen einzigartigen Überblick über die Geburtshilfe, den Organismus des Menschen und die Schwangerschaft
und zeigt auf, dass die Hebamme Spezialistin ist für die physiologische Geburtshilfe und die Gesundheit von Mutter und Kind.
Prof. Dr.med. Alfred Rockenschaub wurde 1920 in Linz geboren. Nach dem Medizinstudium in Berlin, Erlangen, Innsbruck und Wien
arbeitete er zunächst als Chirurg in Salzburg und ging dann nach Wien in die 1. UNI-Frauenklinik. Dort arbeitete er in der Pathologie,
der Pharmakologie und schließlich in der Endokrinologie.
1953 wurde er Facharzt für Gynäkologie und Geburtshilfe, wo er sich im Rahmen einer wissenschaftlichen Arbeit mit dem Thema
"Schwangerschaftsabbruch" beschäftigte und für einige Schlagzeilen sorgte, als er den Entwurf für ein neues Strafgesetz,
das eine Indikationenlösung enthalten sollte, für unmöglich erklärte und so in die Diskussion um eine Fristenlösung
"hineinkatapultiert” wurde.
Seit 1961 ist er Dozent für Geburtshilfe/Gynäkologie an der Universität
und seit 1965 Lehrer an der Hebammenlehranstalt in Wien.
Im April 1965 übernahm Rockenschaub als ärztlicher Leiter die damals größte geburtshilfliche Abteilung
in Wien – die Semmelweis-Klinik (SFKW). Unter seiner Leitung galt dort die Regel:
Ärzte werden nur zu einer Geburt hinzugezogen,
wenn die Hebamme Hilfe benötigt!
1976 führte er das Rooming-In ein , 1984 begann er mit der ambulanten Geburt.
Rooming-In heißt, dass Sie Ihr Baby ganz oder zumindest einen Teil des Tages bei sich haben.
Das Kind liegt in einem kleinen Extrabett neben Ihnen und Sie können es, wann immer Sie wollen,
berühren, mit ihm spielen, es streicheln, stillen, auf Ihren eigenen Körper legen.
Der Vorteil von Rooming-In: Sie lernen Ihr Baby rascher kennen und umgekehrt.
Er wollte die Hausgeburt in Wien auf breiter Ebene etablieren – mit einem Gynäkologenteam,
das ständig zum Ausfahren bereit sein sollte, doch dafür blieb nicht genug Zeit
bis zu seiner Pensionierung 1985.
Vom BzgA-Forum (Bundeszentrale für gesundheitliche Aufklärung BRD) in einem Interview im Februar 2005
gefragt, wie er in seiner Klinik die "Kaiserschnittrate auf 1% senken konnte" und wann er eine Sectio
(Kaiserschnitt) für nötig hält, antwortete Rockenschaub:
"Am Anfang war die Erkenntnis, dass 90% der wissenschaftlichen Publikationen der Geburts-
und Perinatalmedizin nicht haltbar und nötigenfalls ohne Schwierigkeiten zu widerlegen sind.
Wir hielten uns daher vornehmlich an 3 Grundsätze:
1. Die Geburt auf dem natürlichen Weg ist für die Mutter wesentlich
ungefährlicher als eine Kaiserschnittentbindung.
2. Die Kaiserschnittentbindung ist für das Kind hinsichtlich der Entwicklung seines
Abwehr- und Anpassungssystems ein Handicap, eventuell sogar ein lebenslanges.
3. Keine der kindlichen Anzeigen modernen Stils zum Kaiserschnitt
gehen über fiktionale Annahmen hinaus."
In einem "Park in Linz"
Fr 20.10.2023
"Zu Beginn meiner geburtshilflich-klinischen Ausbildung im Jahr 1968
wurde uns Jungärzten beigebracht (...), dass wir mit Beginn jeder
Schwangerschaft zwei Patienten haben, denen unsere Sorge
zu gelten hat."
Prof. Dr.med. Robert L. Walley
(1938-2025)
Prof. em. f. Gynäkologie u. Geburtshilfe London,
Memorial University of Newfoundland, St.John's Canada
Aus: Lindenthal-Institut 2004 - www.lindenthal-institut.de
www.matercare.org/post/honoring-the-life-and-legacy-of-dr-robert-l-walley
Über die Folgen der "schonenden Geburtsmethode", der sog. "soft sectio",
sagte Prof. Alfred Rockenschaub unter anderem:
"Es ist bemerkenswert, dass die bei den Kindern in einem auffallenden Maß zunehmende Neigung zu Allergien, Diabetes und
diversen anderen Anpassungsstörungen zeitlich mit der Zunahme der Frequenz der geburtsmedizinisch manipulierten Geburten
im Allgemeinen und der Kaiserschnittentbindungen im Besonderen zusammenfällt.
Operiert man chirurgisch einwandfrei und durchtrennt die Gebärmutterwand bis zum Ansatz der Blutgefäße scharf ...,
resultiert ein Schnitt von höchstens 13 cm. Damit ergibt sich eine Öffnung mit einem Durchmesser von höchstens 8,5 cm,
also um einen cm weniger als der im Durchschnitt kleinste Durchmesser des kindlichen Kopfes.
Die meisten Operateure machen aber nur einen Schnitt von 7 bis 8 cm und dehnen diesen mit den Fingern weiter aus,
was natürlich nie 13 cm ergibt. Durch diesen Spalt wird nun der Kopf mehr oder weniger herausgehebelt.
Von schonend kann dabei wohl keine Rede sein.”
Im HebammenInfo 6/2005 betonte Prof. Dr. med. Alfred Rockenschaub
noch einmal seine Ansichten über die gegenwärtige Entwicklung:
"An sich ist die moderne Geburtsmedizin weniger eine Wissenschaft als eine lukrative medizinische Mode,
deren Unkosten von den gesundheitspolitischen Instanzen subventioniert, deren Schimären [Trugbilder]
von den Medien verbreitet und deren Delikte von der Juristerei flugs den Hebammen zur Last gelegt werden."
und weiter:
"So wäre es denkbar, zweckdienlich und vorteilhaft, die Geburtshilfe primär und autonom
den Hebammen zu überantworten... So käme es ... meiner Erfahrung nach zu besseren Ergebnissen,
geringeren Kosten und weniger überflüssigen Befunden
ZITATE: Maria Montessori: "Das Recht seine Persönlichkeit zu bilden" >>>
Donna Ewy: Brief eines Babys an seine Eltern >>>

Tagpfauenauge
Die Lektion eines Schmetterlings
Eines Tages erschien eine kleine Öffnung in einem Kokon;
ein Mann beobachtete den zukünftigen Schmetterling für mehrere Stunden,
wie dieser kämpfte, um seinen Körper durch jenes winzige Loch zu zwängen.
Dann plötzlich schien er nicht mehr weiter zu kommen.
Es schien als ob er so weit gekommen war wie es ging,
aber jetzt aus eigener Kraft nicht mehr weitermachen konnte.
So beschloss der Mann, ihm zu helfen: er nahm eine Schere und machte den Kokon auf.
Der Schmetterling kam dadurch sehr leicht heraus. Aber er hatte einen verkrüppelten
Körper, er war winzig und hatte verschrumpelte Flügel.
Der Mann beobachtete das Geschehen weiter, weil er erwartete, dass die Flügel
sich jeden Moment öffnen, sich vergrößern und sich ausdehnen würden, um den
Körper des Schmetterlings zu stützen und ihm Spannkraft zu verleihen.
Aber nichts davon geschah!
Stattdessen verbrachte der Schmetterling den Rest seines Lebens krabbelnd
mit einem verkrüppelten Körper und verschrumpelten Flügeln.
Niemals war er fähig zu fliegen.
Was der Mann, in seiner Güte und seinem Wohlwollen nicht verstand war,
dass der begrenzende Kokon und das Ringen, das erforderlich ist damit
der Schmetterling durch die kleine Öffnung kam, der Weg der Natur ist,
um Flüssigkeit vom Körper des Schmetterlings in seine Flügel zu fördern.
Dadurch wird er auf den Flug vorbereitet sobald er seine Freiheit
aus dem Kokon erreicht.
Manchmal ist das Ringen genau das, was wir in unserem Leben benötigen.
Wenn wir durch unser Leben ohne Hindernisse gehen dürften,
würde es uns lahm legen.
Wir wären nicht so stark, wie wir sein könnten,
und niemals fähig zu fliegen.
Quelle: Internet
Katrin Ewert (27.01.2022): "Geburt - Darum ist die Rückenlage die ungünstigste Position" pdf >>>
Aus: www.quarks.de/gesundheit/medizin/darum-ist-die-rueckenlage-die-unguenstigste-position/
(hg, am Di 21.02.2023)
"In China werden als Folge der staatlichen Ein-Kind-Politik jedes Jahr hunderttausende von weiblichen Föten
nach einer kurzen Ultraschalluntersuchung aus kulturell-gesellschaftlichen Gründen abgetrieben. Ein skandalöser
Umgang mit ungeborenem Leben, lautet der Tenor dazu in der westlichen Welt. Aber im Grunde ist unsere
Abtreibungs-Praxis gar nicht so unähnlich, nur die Motive zur vorzeitigen Lebensbeendigung sind verschieden:
Bei uns wird nicht abgetrieben, weil es sich bei dem Fötus um ein Mädchen handelt, sondern weil ein Kind
mit der Karriere- und Freizeitplanung nicht zu vereinbaren wäre, weil das Kind den gesellschaftlichen
Normen [z.B.: Nackenfaltenmessung 11. SSW: Ausschluss einer Trisomie 21 (Mongolismus)]
nicht genügen würde ... 25.000 bis 30.000 Abtreibungen ohne medizinische Indikation
stehen in Österreich 70.000 Lebendgeburten gegenüber."
Aus: Dr. med. Günther Loewit: "Sterben - Zwischen Würde und Geschäft" Sterben und Tod
II: Die Gesellschaft Sterben verboten - aber nicht für alle. S.111, 109. HAYMON 2014
Dr. Anne Katharina Zschocke schreibt in ihrem Buch "Darmbakterien als Schlüssel zur Gesundheit -
Neueste Erkenntnisse aus der Mikrobiom-Forschung" Knaur 2014, im Unter-Kapitel
"Stillen mit Mikroben fürs Baby" (S. 59f) des 2. Kapitels "Ein Mikrobiom entsteht"
Folgendes:
"Was aber geschieht nun, wenn ein Kind nicht auf natürlichem Wege das Licht der Welt erblickt? Wenn es,
statt den Geburtskanal zu durchwandern, mittels einer Operation aus dem mütterlichen Leib geschnitten wird?
Abgesehen vom Fehlen des eigentlichen Geburtserlebens mit Körper und Seele fehlt ihm die vaginale Erstimpägnierung
[mit vaginalen Mikroorganismen, v.a Doederlein'schen Lactobazillen; 1892 Albert Döderlein (1860-1941), dtsch. Gynäkologe].
An deren Stelle erhält es die Umgebungsbakterien mitsamt all ihrer - im Krankenhaus durch Resistenzaktivität geprägten -
bakteriell-genetischen Information. Knapp ein Drittel der Kinder, die in Deutschland zur Welt kommen, werden laut
Statistischem Bundesamt per Kaiserschnitt ent-bunden, und zwischen 1991 und 2010 stieg deren Zahl
um etwa 20 Prozent.
Was bedeutet dies für das Mikrobiom?
INFOS: Mikrobiologische Therapie - Reizdarm >>> Mikrobiom
Etwas, was hoffentlich in Zukunft werdende Mütter davon abhält, aus kosmetischen oder ähnlichen Gründen einen
Wunschkaiserschnitt durchführen zu lassen. Denn was für den Moment der Geburt bequem erscheint, kann sich für
den Rest eines Vater- und Mutterseins als ausgesprochen kräfteraubend erweisen: Der Start ins Leben ist für das Kind
ziemlich verquer [nicht wie es natürlicherweise sein sollte]. Statt der persönlichen Muttermikroben wird das Neugeborene
mit den zufällig vorkommenden Umgebungsbakterien imprägniert und nimmt als Erstes diese unvorhergesehenen Mikroben
in seinen Verdauungstrakt auf. Es sind in der Regel keine Lactobacilli, die perfekt zu den Darmzellen [Enterozyten] passen.
Ersatzweise erhält es gängige Hautmikroben sowie Krankenhauskeime, und zwar jeweils diejenigen, die gerade dort vor-
kommen. Man konnte in einer Studie [1], in der man die Bakterienmischung im Krankenhaus und die der darin per Kaiserschnitt
entbundenen Neugeborenen untersuchte, anhand der Erstbesiedelung die Kinder den passenden Krankenhäusern zuordnen.
Da darunter bekanntlich jede Menge Mikroorganismen sind, die aufgrund antibiotischer Maßnahmen Resistenzaktivität entwickelt
oder ruhende Resistenzplasmide aktiviert haben, sind die Folgen einer solchen mikrobiellen Fehlbesiedelung für das Mikrobiom
programmiert. Sie können verheerend sein.
Die physiologische Erstbesiedelung mit dem subtilen Dialog zu den körpereigenen Zellen spielt nämlich eine existentielle Rolle
im Darm für die Ausbildung eines Immunsystems. Die Art der Bakterienbesiedelung entscheidet darüber, wie es ausgebildet wird.
Ohne Bakterien würde überhaupt kein Immunsystem im Menschen entstehen. Bei Tierversuchen [2] wurde gezeigt, dass
sogenannte Gnotobioten, Tiere, die künstlich keimfrei aufgezogen wurden, weder Anatomie noch Physiologie ihres Darms
richtig ausbilden. In einer Studie [3], die im Jahre 2002 im Scandinavian Journal of Immunology veröffentlicht wurde, wies man
nach, dass die Gabe bestimmter Bakterien [3] an Neugeborenen die Immunreaktion spezifisch anregt. Schluckt also
ein Neugeborenes statt der natürlicherweise vorgesehenen Einzeller eine völlig andere Krankenhausmischung kommt
es unweigerlich zu - unter Umständen lebenslänglichen - Konsequenzen. Alle späteren Störungen, die mit dem Mikrobiom
zusammenhängen, können aus einer missglückten [mikrobiellen] Erstbesiedelung folgen.
Das gilt selbstverständlich gleichermaßen, wenn die Vaginalflora der Mutter ihrer Natürlichkeit beraubt wurde.
Das saure Milieu [pH um 4] dort entwickelt sich ganz von selbst durch die ansässigen Bakterien, und diese können
offensichtlich jederzeit aus dem Darm dorthin wandern, wenn Bedarf besteht. Vaginalspülungen und das Waschen
der Scheide mit Seife, die ja bekanntlich alkalisch ist, können das mikrobielle Miteinander nachhaltig stören. Das Ein-
nehmen der Pille verändert den Hormonspiegel und führt ebenfalls zu Mikrobenmangel oder geänderter Besiedelung
der Vagina. Auch das dauerhafte Tragen von Tampons, um den natürlichen Ausfluss zwischen der Menstruation
zu bremsen, schädigt die Bakterienflora, weil dies der Scheidenschleimhaut ständig Wasser entzieht und das an-
gemessene bakterielle Wachstum hemmt. Paare, die einen Kinderwunsch hegen, können ihrem Nachwuchs
sehr viel gutes tun, wenn sie im Genitalbereich von vornherein für eine natürliche und vielfältige
gesunde Bakterienflora sorgen.
Natürlich spielt bei der Erstbesiedelung des Darms auch die Ernährung eine Rolle. Das gilt im gesamten Verlauf
des Lebens, und es gilt in besonderer Weise früh nach der Geburt. Für die Entwicklung des Mikrobioms ist es ein
gewaltiger Unterschied, ob das Kind Muttermilch oder als Estes im Leben Flaschenmilch gefüttert bekommt.
Bei gestillten Kindern [4] kommt es später im Leben nachgewiesenermaßen seltener zu Übergwicht, Diabetes
und allergischen Erkrankungen als bei Flaschenkindern.
Dass es zwischen gestillten und flaschenmilchgefütterten Kindern Unterschiede in der Darmmikrobiota gibt,
ist schon länger bekannt. Bereits um 1900, als die Kindersterblickeit im ersten Lebensjahr zwischen 20 und
30 Prozent betrug und Stillen keine große Rolle spielte, beobachtete man, dass Flaschenkinder eine sieben-
fach höhere Sterberate als Brustkinder hatten und dass diese auch weniger Durchfälle und Krankheiten
erlitten als Erstere. Und man entdeckte, dass deren Darmbakterien anders waren. Heute weißman, warum.
Während bei Säuglingen, die Muttermilch erhalten [4], Lactobazillen und Bifiobakterien überwiegen, die im Stuhl
des Babys auch den typischen angenehmen ["säuerlichen"] Geruch ausmachen, kommt es bei Fütterung mit
Flaschenmilch gleich zu einer Zusammensetzung der Bakterien wie bei Erwachsenen. E. coli überwiegen,
es tauchen andere Enterobakterienstämme auf und auch regelmäßig in hohen Keimzahlen Clostridien...
manche [Clostridien] unter ihnen werden mit dem Auftreten von Autismus im Zusammenhang gebracht.
Es scheint so zu sein, dass durch die Wahl der Babynahrung sogar eine Weiche für die spätere
psychische Verfassung des Kindes - und des späteren Erwachsenen gestellt wird.
Eine Zeit lang hielt man Bakterien in der Muttermilch für zufällig und vermutete, sie stammten von
der mütterlichen Haut. Oder sie seien aus der kindlichen Mundhöhle in die mütterliche Brust zurück-
gewandert - auch wenn man sich nicht erklären konnte, wie sie dorthin gekommen sein sollen.
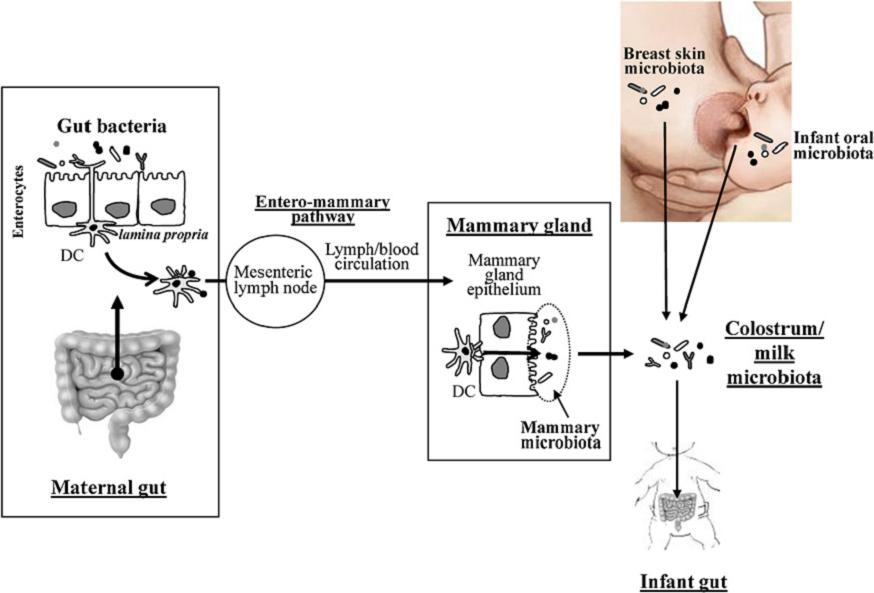
"Mögliche Quellen von Bakterien im menschlichen Kolostrum und in der Muttermilch, einschließlich des
Übergangs von Darmkommensalen in die Milch über den entero-mammären Weg" - "Potential sources of
bacteria present in human colostrum and milk, including the transit of intestinal commensal bacteria to the
milk by the "entero-mammary pathway"" (Leónides Fernández et al., 2012) DC: dendritic cells [4c]
Aus: https://abordonseng.wordpress.com/2013/02/03/the-good-bacteria-of-breast-milk/
Die neue Entdeckung ist: Bakterien sind tatsächlich in der Muttermilch selbst. Und zwar nicht irgendwoher,
sondern - und das verblüfft selbst die Forscher - gezielt aus dem Darm. Und nicht einmal das geschieht zufällig,
sondern sie werden aktiv vom Darm über das Blut in die Milchdrüsen transportiert.
Immunzellen, die im Darmgewebe sitzen und die man "Dendritische Zellen" nennt, weil sie wie kleine Ärmschen
Ausläufer besitzen, sammeln die Bakterien in der mütterlichen Darmschelimhaut auf und transportieren sie mit Hilfe
anderer Zellen, den Monozyten, durch die Lymphbahnen in die Brustdrüse, von wo sie mit der Milch an den Säugling
weitergegeben werden. Er trinkt mit der Muttermilch die Darmbakterien der Mutter mit ... Bakterien, Schleimhautsekrete,
abgeschilferte Epithelzellen und die unverdaulichen Bestandteile aus der [Mutter-] Milch bilden im Dickdarm ein Milieu
aus, in dem sich das Mikrobiom zu entfalten beginnt [S.70] ... Bei daraufhin untersuchten Müttern fand man
dieselben Bifidusbakterien in Stuhl, Blut und [Brust-] Milch und passend dazu dieselben auch im kindlichen Stuhl.
Mehrere hundert verschiedene Bakterienarten [~ 700] hat man inzwischen in Muttermilch ausfindig gemacht,
wobei es so scheint, als gebe es zwar einige Bakterienarten, die bei allen Frauen vorkommen, ein
sogenanntes "Kern-Mikrobiom", die jeweilige Mischung ist jedoch genauso individuell
und vielseitig wie diejenige ihres Darms ...
Dies dürfte die Behandlung von Brustentzündungen [Mastitis, M. puerperalis] revolutionieren. Bislang war man davon
ausgegangen, dass das Vorkommen von Bakterien in der Brust unnatürlich und Ausdruck einer Entzündung sei. Die
Symptome einer Brustentzündung wurden folglich durch Bekämpfen der Bakterien, in der Regel durch Antibiotika
therapiert. Es hieß, die Bakterien seien durch kleine Risse in der Haut [der Brustwarze] von außen in die Brust einge-
drungen. Die Brust wurde demzufolge desinfiziert, die Umgebung gleich mit, und schlimmstenfalls wurde den Frauen
sogar zum Abstillen geraten. Man tat dabei besten Willens das Gegenteil dessen, was heilt. Jetzt weiß man: Bakterien
gehören gesunderweise dorthin, es kommt freilich darauf an, um welche es sich handelt. Die Ursache dafür liegt nicht
in der Brust, sondern im Darm. Woraus sich die therapeutische Konsequenz ergibt, die Mikrobiota des Darm aufzu-
frischen, durch entsprechende Ernährung, durch heilsame Maßnahmen und durch die Aufnahme von Probiotika ...
Bei einer Brustentzündung Antibiotika zu geben erscheint aus dieser Perspektive [der Symbiontenlenkung: Aufforsten/
Schlucken ausgewählter Bakterien, Probiotika-Gabe] paradox, denn der bakteriell getragene Strom des Lebens von
Mutter zu Kind wird, anstatt geheilt zu werden, auf drastische Weise unterdrückt. Natürlich hat die Reduzierung der
Bakterienzahl eine Änderung der Symptome zur Folge. Zugleich aber wird das Darmmikrobiom der Mutter massiv
gestört. Die daraufhin veränderte Weitergabe der Bakterien [aus dem Darm über die Lymphe] ins Gewebe und
ans Kind wurde bisher nicht untersucht. Aber Bakterienverschiebungen und antibiotische Wirkstoffe führen in
dem sensiblen Prozess der Entstehung des Miteinanders aus mütterlichen zu kindlichem Mikrobiom gleich
am Anfang des Lebens zu einer radikalen Unterbrechung ..."
Aus: Dr. Anne Katharine Zschocke: „Darmbakterien als Schlüssel zur Gesundheit - Neueste Erkenntnisse aus der Mikrobiom-Forschung“
2. Ein Mikrobiom entsteht. Stillen mit Mikroben fürs Baby, S.59-65, 70, Knaur MensSana 2014, http://dr-zschocke.de
www.darmbakterien-buch.de, [Meine Ergänzungen]
ZITATE: Edward Jenner/Impfung - Einen furchtbaren Fehler: "Wir brauchen uns nicht zu verteidigen" >>>
INFOS: Mikrobiologische Therapie - Reizdarm >>> Mikrobiom
[1] a) Jakobsson HE, Abrahamsson TR, Jenmalm MC, Harris K, Quince C, Jernberg C, Björkstén B, Engstrand L, Andersson AF (2014): "Decreased gut microbiota diversity, delayed
Bacteroidetes colonisation and reduced Th1 responses in infants delivered by caesarean section" Gut.2014 Apr;63(4):559-66. doi: 10.1136/gutjnl-2012-303249. Epub 2013 Aug 7
b) Azad MB, Konya T, Maughan H, Guttman DS, Field CJ, Chari RS, Sears MR, Becker AB, Scott JA, Kozyrskyj AL (2013): "Gut microbiota of healthy Canadian infants:
profiles by mode of delivery and infant diet at 4 months" CMAJ March 19, 2013 vol. 185 no. 5 First published February 11, 2013, doi:10.1503/cmaj.121189
c) Josef Neu, Jona Rushing (2011): "Cesarean versus Vaginal Delivery: Long term infant outcomes and the Hygiene Hypothesis" Clin Perinatol. 2011 Jun; 38(2): 321–331
d) Biasucci G, Benenati B, Morelli L, Bessi E, Boehm G. (2008): "Cesarean Delivery May Affect the Early Biodiversity of Intestinal Bacteria" J Nutr. 2008 Sep;138(9):1796S-1800S.
e) Chana Palmer, Elisabeth M. Bik, Daniel B. DiGiulio, David A. Relman, Patrick O. Brown (2007): "Development of the Human Infant Intestinal Microbiota"
June 26, 2007 DOI: 10.1371/journal.pbio.0050177 Featured in PLOS Collections
[2] Yoshinori Umesaki (2014): "Use of gnotobiotic mice to identify and characterize key microbes responsible for the development of the intestinal immune system"
Proc Jpn Acad Ser B Phys Biol Sci. 2014;90(9):313-32 (Yakult Central Institute, Kunitachi-shi, Tokyo 186-8650, Japan)
Yamamoto M, Yamaguchi R, Munakata K, Takashima K, Nishiyama M, Hioki K, Ohnishi Y, Nagasaki M, Imoto S, Miyano S, Ishige A, Watanabe K. (2012):
"A microarray analysis of gnotobiotic mice indicating that microbial exposure during the neonatal period plays an essential role in immune system development"
BMC Genomics 2012 Jul 23;13:335. doi: 10.1186/1471-2164-13-335.
John J Cebra (1999): "Influences of microbiota on intestinal immune system development" Am J Clin Nutr. 1999 May;69(5):1046S-1051S.
[3] Cukrowska B, LodInová-ZádnIková R, Enders C, Sonnenborn U, Schulze J, Tlaskalová-Hogenová H.: "Specific proliferative and antibody responses
of premature infants to intestinal colonization with nonpathogenic probiotic E. coli strain Nissle 1917" Scand J Immunol. 2002 Feb;55(2):204-9
[4] a) Federica Guaraldi, Guglielmo Salvatori (2012): "Effect of Breast and Formula Feeding on Gut Microbiota Shaping in Newborns" Front Cell Infect Microbiol. 2012; 2: 94
b) Fooladi AA, Khani S, Hosseini HM, Mousavi SF, Aghdam EM, Nourani MR (2013): "Impact of altered early infant gut microbiota following breastfeeding and delivery mode
on allergic diseases" Inflamm Allergy Drug Targets. 2013 Dec;12(6):410-8
c) Leónides Fernández, Susana Langaa, Virginia Martína, Antonio Maldonadoa, Esther Jiménez, Rocío Martínd, Juan M. Rodríguez (2012): "The human milk microbiota:
Origin and potential roles in health and disease" Pharmacological Research (Impact Factor: 3.98) 09/2012; 69(1)
d) W. Allan Walker, Rajashri Shuba Iyengar (2014): "Breast milk, microbiota, and intestinal immune homeostasis" Pediatric Research (2015) 77, 220–228
e) Pearl D. Houghteling, W. Allan Walker (2015): "Why Is Initial Bacterial Colonization of the Intestine Important to Infants' and Children's Health?"
Journal of Pediatric Gastroenterology and Nutrition (2015) 60(3):294-307
f) Amanda L. Thompson, Andrea Monteagudo-Mera, Maria B. Cadenas, Michelle L. Lampl and M. A. Azcarate-Peril (2015): "Milk- and solid-feeding practices
and daycare attendance are associated with differences in bacterial diversity, predominant communities, and metabolic and immune function of the infant
gut microbiome" Front. Cell. Infect. Microbiol., 05 February 2015
"Du und Ich: Wir sind eins.
Ich kann Dir nicht wehtun,
ohne Mich Selbst
zu verletzen."
Mahatma Karamchand Gandhi
(1869 - 30. Januar 1948 ermordet)
Indischer Rechtsanwalt, Widerstandskämpfer, Asket
Pazifist, Revolutionär, Publizist, Morallehrer
Quellen / Links
www.deutschestextarchiv.de/book/show/siegemund_unterricht_1690
Justine Siegemund (26. Dezember 1636 in Rohnstock - 10. November 1705 in Berlin; pdf >>>
Hebamme am brandenburgischen Hof): Das erste deutsche Lehrbuch für Hebammen:
Königliche Preußische und Chur-Brandenburgische Hof-Wehe-Mutter, Cölln (Spree) 1690
www.quag.de/
Gesellschaft für Qualität in der außerklinischen Geburtshilfe BRD
www.hebammenzentrum.at/
www.hebammen.at/
www.geburtsallianz.at/
www.hebammenverband.de/
www.initiative.cc/Artikel/2013_03_02_Erfahrungsbericht_Schwangerschaft.htm
www.greenbirth.de/
www.kaiserschnitt-netzwerk.de/
www.isppm.de/
International Society for Pre- and Perinatal Psychology and Medicine e.V. BRD
www.gfg-bv.de/
Gesellschaft für Geburtsvorbereitung, Familienbildung und Frauengesundheit, Bundesverband e.V. BRD
www.paritaet.org/hessen/fgzn/abc/cms/front_content.php
www.privatgeburt.de/
www.akf-info.de/
Arbeitskreis Frauengesundheit BRD
www.naturalscience.org/
Kirsten Proppe (Hebamme, Mutter, Brienz/CH": "Kaiserschnitt - Vom Skalpell auf die Welt gebracht"
www.zeitenschrift.com/artikel/kaiserschnitt-vom-skalpell-auf-die-welt-gebracht
Christine Mändle, Sonja Opitz-Kreuter: „Das Hebammenbuch: Lehrbuch der praktischen Geburtshilfe“ 6. Auflage SCHATTAUER 2015 (1995)
Thomas Steck, Edeltraut Hertel, Christel Morgenstern, Heike Pachmann: „Kompendium der Geburtshilfe für Hebammen“ SPRINGER 2008
Jacques Gelis (frz. Historiker): „Das Geheimnis der Geburt. Rituale, Volksglaube, Überlieferung“ („Volksglaube, Rituale
und Praktiken von 1500-1900“ EDV 1989) Herder Verlag 1992
Philippe Aries (1914-1984, frz. Mediävist, Historiker), Wolf Lepenies (Hg.), Hartmut von Hentig (Vw), Karin Kersten (Übers.),
Caroline Neubaur (Übers.): „Geschichte der Kindheit“ („L’enfant et la vie familiale sous l’ancien régime“ Plon,
Paris 1960) dtv Verlagsgesellschaft mbH & Co 14.Auflage 2000 (1975 Carl Hanser)
Jutta Voss (b.1942, österr. evang. Theologin, PA, Heilpraktikerin): „Das Schwarzmond-Tabu. Die kulturelle Bedeutung
des weiblichen Zyklus“ Kreuz Verlag 1988
Angelika Blume, Sylvia Schneider:
"Die Regel. Eine herbeigeredete Krankheit - Das Handbuch über den weiblichen
Monatszyklus" Brigitte 2.Aufalge 1984
Babytrage Kombination aus Tuch und Trage: https://emeibaby.com/
"Auch die Wissenschaft, ohne deren "Erkenntnisse" viele Menschen in "hochentwickelten" Ländern nicht mehr
"richtig" leben können, hat uns in den letzten Jahren immer wieder bestätigt: GETRAGENE KINDER [Säuglinge
u. Kleinkinder] sind in jeder Hinsicht (motorisch, physisch, psychisch, mental und von den Bindungs- und
sozialen Kompetenzen her) durchschnittlich besser entwickelt, als die weggelegten, nicht getragenen und
geschobenen Kinder. So einfältig dürften unsere VORFAHEN also tatsächlich nicht gewesen sein."
Aus: Michael Hüter (b.1968, österr. Kindheitsforscher): "Kindheit 6.7 - Ein Manifest - Es ist höchste Zeit, mit unseren Kindern neue Wege
zu gehen!" Teil II: Zeit-Reise zur Geschichte der Kindheit und Familie. VI. (Zerstörte) Familienbilder oder die Suche nach dem verlorenen
Glück. "Gerahmte Familienbilder" S.194, Edition Liberi & Mundo 6.Auflage 2020 (2018)
Jean Ludloff (1926-2011): "Auf der Suche nach dem verlorenen Glück: Gegen die Zerstörung unserer Glücksfähigkeit
in der frühen Kindheit" ("The Continuum-Concept, In Search of Lost Happiness" Duckworth, London 1975) C.H. Beck 1980
Anja Manns, Anne Chr. Schrader: "Ins Leben tragen: Entwicklung und Wirkung des Tragens von Kleinstkindern unter sozial-
medizinischen und psychosozialen Aspekten" Beiträge zur Ethnomedizin (Hrsg. Christine E. Gottschalk-Batschkus,
Judith Schuler) VWB 1995
Dr. Michelle Haintz (b.1950 Wien, Ärztin, Schriftstellerin, bildende Künstlerin): 1. „ALLEINGEBORENER ZWILLING:
Hochsensibilität im neuen Licht - Selbstheilung in Liebe dank der Sternenkinder jenseits der Regenbogenbrücke“
Angelina Schulze Verlag 2019 (2017), 2. „Selbstwertgefühl heilen für alleingeborene Zwillinge und Hochsensible.
Wohlstand und Wohlbefinden mit der Kraft der Quantenwelle“ acabus 4.Auflage 2019 (2016)
Alfred Ramoda Austermann (b.1960, Diplompsychologe, Heilpraktiker), Bettina Austermann (b.1965, Diplom-Sozial-
pädagogin, Heilpraktikerin f. Psychotherapie): „Das Drama im Mutterleib - Der verlorene Zwilling“
Königsweg-Verlag 4.Auflage 2016 (IFOSYS 2005)
Der sog. "sanfte Kaiserschnitt" ("soft sectio") beruht eigentlich auf einer alten chirurgischen Technik (n. Dr. Sydney Joel Joel-Cohen 1972),
nämlich einer größtenteils "stumpfen" Eröffnung der Bauchdecken. Im Bereich der Geburtshilfe hat diese Technik Prof. Dr. Michael Stark
Misgav-Ladach Hospital in Jerusalem/Israel etabliert, deshalb oft auch als Misgav-Ladach-Sectio bezeichnet.
Prof. Dr. Michael Stark war 18 Jahre lang Direktor dieser Klinik und Chefarzt der Abteilung für Gynäkologie und Geburtshilfe. Die von ihm
evaluierte Methode des sogenannten „sanften Kaiserschnitts“ erhielt den Namen der Klinik und wurde 1994 zum ersten Mal auf der
Konferenz der Fédération Internationale de Gynécologie et d‘Obstétrique (FIGO) in Montreal präsentiert. Das Verfahren wird mittler-
weile weltweit angewendet, seine Vorteile wurden in mehreren wissenschaftlichen Arbeiten aus der ganzen Welt nachgewiesen.
Aus: www.nesacademy.org/downloads/g_u_g.pdf
Im einzelnen verläuft diese Operationstechnik so: Nach der Durchtrennung der Hautschicht mit einem Skalpell wird das Unterhautfettgewebe
mit den Fingern aufgedehnt. Nach scharfer Durchtrennung der Muskelfaszie mit einer Schere drängt man nun die Muskelbäuche der geraden
Bauchmuskulatur auseinander. Nach der scharfen Eröffnung des Bauchfelles mit Schere oder Skalpell auf kurzer Strecke wird dieses eben-
falls mit den Fingern aufgedehnt. Die Gebärmutter wird nun oberhalb der Harnblase mit einem Skalpell auf kurzer Strecke eröffnet, mit
den Fingern die Öffnung erweitert und das Baby entwickelt. Nach Abnabelung entfernt man nun auch den Mutterkuchen. Die Wunde an der
Gebärmutter wird nun mit einer fortlaufenden Naht wieder verschlossen. Das Bauchfell sowie die gerade Bauchmuskulatur werden nicht
genäht (anders als bei der "klassischen" Sectio). Nach fortlaufendem Verschluß der Muskelfaszie erfolgt dann noch die Hautnaht.
Modifiziert/Aus: www.wunschkaiserschnitt.at
Film "Kaiserschnitt - Sectio cesarea nach Misgav Ladach Methode"
dr Doliddle (23.12.2012): www.youtube.com/watch?v=9mLgSpgSC7M
www.neuepresse.de/Nachrichten/Niedersachsen/Uebersicht/
Kaiserschnitt-Quoten-im-Land-unterscheiden-sich-stark
"Kaiserschnittgeburten entwickeln sich zum Modetrend. Nicht zuletzt, weil sie die Geburtsmedizin propagiert.
Dabei zeigen Studien, dass dieser Eingriff (Kaiserschnitt) besser auf echte Notfälle beschränkt bleiben sollte ...
Ich ahnte nicht im Entferntesten, wie schwer es sein würde, in eine technische Geburtsmedizin einzutauchen,
die meilenweit von einer natürlichen Geburtshilfe entfernt ist und ständig gegen die Gesetze der Natur verstößt ...
Soll die Kaiserschnittrate auf ein gesundes Maß sinken, müssen wir wieder erkennen, was für die natürliche Geburt
notwendig ist. Von der außerklinischen Geburtshilfe können wir hierbei viel lernen ...
Es ist in den meisten Fällen der Mensch, der durch seine Unwissenheit, seine Angst und Ungeduld den natürlichen Prozess
einer Geburt maßgeblich stört und verhindert. Und so werden Mutter und Kind häufig erst durch eine technische Geburtsmedizin
in Gefahr gebracht, um anschließend von gut verdienenden Geburtshelfern gerettet zu werden ... Denn obwohl die Operations-
techniken und die Narkosemöglichkeiten sich entscheidend weiterentwickelt haben, ist der Kaiserschnitt nach wie vor die
gefährlichste aller Geburtsformen.
Heute spricht man auf Grund von neuesten Operationsmöglichkeiten sogar
vom "sanften" Kaiserschnitt oder dem "Kaiserschnitt light"...
Wir unterscheiden zwischen dem primären Kaiserschnitt, der vor der Geburt geplant wird und
ohne Wehen verläuft, sowie dem sekundären/ungeplanten Kaiserschnitt, bei dem die Geburt
mit Wehen aus unterschiedlichen Gründen abgebrochen und das Kind per Operation geholt wird.
Hinzugekommen ist in jüngster Zeit auch der Wunschkaiserschnitt ohne medizinische Indikation,
der laut Presse besonders bei Prominenten beliebt zu sein scheint, die eine schnelle und bequeme,
auf den Tag geplante Geburt wählen, bei der sie angeblich ihren Beckenboden und
ihren "Love channel" (Liebeskanal) schonen können ...
Unter absolute Indikationen für einen Kaiserschnitt versteht
man Gründe, die eine natürliche Geburt unmöglich machen.
1. Ein absolutes Missverhältnis zwischen kindlichem Kopf und einem zu kleinen
mütterlichen Becken, wie bei Beckendeformation oder Kleinwüchsigkeit.
2. Eine Plazenta praevia, wo der Mutterkuchen vor dem Muttermund liegt.
3. Eine vorzeitige Plazentalösung, bei der sich der Mutterkuchen vor der Geburt des Kindes löst.
4. Eine schwere Schwangerschaftsvergiftung [EPH Gestose, Prä-/Eklampsie, HELLP-Syndrom]
5. Ein Nabelschnurvorfall (eine vor das Kind gerutschte Nabelschnur).
6. Eine nicht korrigierbare Querlage des Kindes im Mutterleib.
Nur einer von zehn Kaiserschnitten (1:10) wird
aufgrund einer absoluten Indikation gemacht.
Die restlichen 90% führt man aufgrund relativer Indikationen aus,
die ein Abwägen der Risiken für Mutter und Kind erfordern und
in der Fachwelt umstritten sind. Hierzu zählt man:
1. Steißlage
2. ein großes Kind
3. ein schmales Becken
4. Frühgeburten
5. Mehrlinge
6. Zustand nach Kaiserschnitt
7. ein Geburtsstillstand
8. ein misslungener Einleitungsversuch
9. mütterliche Erschöpfung
10. "schlechte" Herztöne des Kindes
(mit Ultraschall/Kardio-Tokographie
aufgezeichnet)
Neun von zehn aller Kaiserschnitte (9:10) hängen also von der Einschätzung
und Erfahrung des Geburtshelfers ab und müssen hinterfragt werden.
Das bestätigt auch das 20-jährige Experiment von Prof. Alfred Rockenschaub, dem ehemaligen Chefarzt
der Geburtshilfe an der Ignaz-Semmelweiß-Klinik in Wien. Zwischen 1965 und 1985 zeigte er in über
42.000 Fällen, dass mit einer intensiven, von Hebammen betreuten Geburtshilfe eine Kaiserschnittrate
von einem Prozent (1%) ohne irgendwelche Nachteile für Mütter und Kind möglich ist ...
Mit einer sanften Geburtshilfe lässt sich leider weder Ruhm noch viel Geld verdienen.
In seinem Buch "Gebären ohne Aberglauben" geht Prof. Rockenschaub
mit der modernen Geburtsmedizin hart ins Gericht:
"Wer nämlich vom Fortschritt in der Geburtshilfe den vom sozialen Fortschritt bewirkten Beitrag abzieht,
stellt fest, dass die geburtsmedizinische Wissenschaft ein Trug ist. Um aber mit der Geburtsmedizin trot-
zdem das lukrative Geschäft zu wahren, hält man sehr erfolgreich ein System der Organisation der Angst
in Gang, diskriminiert die Hebamme und deren Kunst und Können und verharmlost im Stil einer Schar-
latanerie die geburtsmedizinische Verstümmelung. Was also Not tut, ist die klinische Vergewaltigung
zu enthüllen, das Wesen der Hebammenkunst herauszustellen und der Frau die Angst zu nehmen."
Wie Alfred Rockenschaub bereits vor Jahrzehnten erkannt hatte, ist die Kaiserschnittrate um so niedriger,
je höher und intensiver der Hebammenanteil in der Geburtshilfe ist.
Je mehr Gynäkologen in einer Geburtsabteilung sind,
desto höher steigt auch die Kaiserschnittrate ...
1966 hatte man an einem Gynäkologen-Kongress in München beschlossen,
die Geburtshilfe müsse zur Geburtsmedizin mutieren.
Dies war der Startschuss für eine technisch ausgerichtete Medikalisierung und intensive ärztliche Kontrolle
der natürlichen Geburt. Als Folge nahm die Zahl der Risikopatientinnen massiv zu ...
Der Gynäkologe Alfred Rockenschaubwar 1966 Zeuge jenes entscheidenden Kongresses in München gewesen.
Trotzdem ist er überzeugt, das 95% aller Frauen natürlich und ohne Eingriffe gebären können,
wenn man sie nur lässt und richtig unterstützt. Gerade mal 5% brauchen nach seiner Erfahrung
trotz optimaler Begleitung medizinisch-technische Hilfen wie Saugglocke, Schmerzmittel,
Wehenmittel, Dammschnitt oder Kaiserschnitt.
Heute nach über 40 Jahren Geburtsmedizin, ist das Verhältnis genau umgekehrt.
Nur 5 von 100 Frauen gebären ohne irgendwelche Eingriffe.
Wie sieht ein optimaler Kaiserschnitt aus, wenn man ihn denn nicht vermeiden kann?
Wichtig ist, dass die Mutter mit ihrem ungeborenen Kind spricht und es auf den bevorstehenden Kaiserschnitt vorbereitet.
Besonders bei stressigen Notfallsituationen hilft es diesem enorm, wenn die Mutter nicht in Ängste verfällt, sondern
im Vertrauen mit ihrem Kind liebevoll verbunden bleibt. Ungeborene Kinder spüren die Emotionen der Mutter sehr genau
und brauchen das Grundvertrauen und die mütterlich Liebe.
Im günstigsten Fall wird der Kaiserschnitt erst nach bereits eingetretenen Wehen durchgeführt,
weil so die Hormonausschüttung bereits in Gang gekommen ist.
Außergewöhnliches Glück hat das Neugeborenen, wenn der Operierende bei der Entwicklung des Kindes
die Rotation einer Spontangeburt imitiert und das Kind in den Armen des Vaters abgenabelt wird.
Wünschenswert ist, dass man das Kind nicht gleich von der Mutter wegnimmt und zur Reanimationseinheit
bringt, sondern es auf die Brust der Mutter legt und so schnell wie nach der Operation eben möglich
zum Stillen anlegt.
Nach einem Kaiserschnitt gilt als oberstes Gebot für Mutter und Kind: ein intensiver, ungestörter Hautkontakt -
am besten rund um die Uhr - verbunden mit dem Stillen nach den Bedürfnissen des Kindes ..."
Kirsten Proppe (Hebamme) CH-Hofstetten: "Vom Skalpell auf die Welt gebracht"
www.naturalscience.org/fileadmin/portabledocuments/birth_kaiserschnitt.pdf
Plädoyer für eine natürliche Geburtshilfe ohne Routine-Ultraschall
(Quelle: Die Hebamme 2007)
"Seit einiger Zeit häufen sich die Werbekampagnen in Presse und Fernsehen für die
neue Generation von strahlungsintensiveren Ultraschallgeräten.
Angepriesen werden die neuen 3- und 4-D-Geräte, deren bessere Bildqualität Ärzte, Hebammen und Eltern faszinieren.
Ein solches modernes Ultraschallgerät kostet heute zwischen 120 000 und 180 000 Euro und man kann sich unschwer
ausrechnen, dass sehr viele Anwendungen nötig sind, um die hohen Kosten wieder zu amortisieren.
Und so beobachten wir seit Jahren einen ständig wachsenden Einsatz von Ultraschall in der Schwangerschaft,
ohne dass die Unschädlichkeit der Ultraschallwellen je bewiesen werden konnte.
Dabei sollte man einen solchen Nachweis wohl erwarten, bevor Ultraschallwellen
bei ungeborenen Kindern routinemäßig angewendet werden.
Demzufolge nehmen unsere ungeborenen Kinder an einer der größten Langzeitstudien teil, deren Folgen
noch gar nicht einzuschätzen sind, da die oft erst später auftretenden Schädigungen der Kinder gar
nicht mit dem möglichen Auslöser Ultraschall in Verbindung gebracht werden...
Dr. Kenneth Russell, ehemaliger Präsident der FIGO (International Federation of Gynecologists and
Obstetricians), sagte hierzu: „Ultraschall ist eine Form von Energie (mit dem Potential Schaden zu ver-
ursachen) und weder ich noch sonst jemand weiß genau, was die Folgen in der Zukunft sein werden.“
Kirsten Proppe (Hebamme) CH-Hofstetten - "Pränataler Ultraschall. Wie gefährlich ist er?" -
Zurückhaltung, statt furchlose Debatten. "Wir sollten uns dafür einsetzen, dass Ende 2007 der
routinemäßige Einsatz von pränatalem Ultraschall zum Schutze unserer Kinder, ersetzt wird durch
die ausschließliche Anwendung nach medizinischer Indikation."
www.greenbirth.de/images/abc_deutsch/u/text/plaedoyer_fuer_eine_natuerliche_geburtshilfe_ohne_routine-ultraschall.pdf
www.forum-geburt.ch/fileadmin/siteadministration/documents/Schwangerschaft/ultraschalldieverkanntegefahr.pdf
"Da ist es doch besser, die Ärzte nehmen selbst das Geld als Honorar
für einen genau geplanten Kaiserschnitt und vermeiden so Klagen.
Und die Gesellschaft nimmt die Probleme, die sich durch einen Kaiserschnitt
ergeben können - etwa durch das vermehrte auftreten von Allergien, Stillschwierigkeiten
oder geänderte Mutt-Kind-Beziehungen -, einfach in Kauf.
Denn diese Probleme können ohnehin später noch gut und gewinnbringend behandelt werden.
Alles ist machbar. Und für die Gesundheit darf nichts zu teuer sein.
So steigt die Zahl der Kaiserschnitte in der westlichen Welt von Jahr zu Jahr,
von Gerichtsverfahren zu Gerichtsverfahren, von Gynäkologen zu Gynäkologen:
Weil einer immer größeren Zahl von Frauenärzten immer weniger Geburten gegenüberstehen -
und bestehende Kapazitäten des Gesundheitssystems müssen schließlich ausgelastet werden;
und weil sich durch Kaiserschnitte Fehlerquellen minimieren lassen, auf dem Weg zur
perfekten Geburt, punktgenau, risikolos; und schließlich, weil es für alle Beteiligten
ein gutes Geschäft ist. Für alle, außer für die Neugeborenen -
denn sie haben noch keine Lobby ...
In einer grenzenlosen Gesellschaft erleben auch Kinder immer weniger Grenzen.
Jedes dritte Kind in den hoch entwickelten Industriestaaten
kommt zur Welt, ohne die Grenzen und die Enge des mütterlichen
Geburtskanals erlebt zu haben.
Und auch in weiterer Folge lernen die jüngsten Mitglieder dieser Gesellschaft zunehmend weniger,
mit Ordnung, Pflicht und Verlässlichkeit umzugehen. Sie erleben immer seltener das Vertrauen
von beständigen Beziehungen. Eltern haben oftmals wenig Zeit, weil sie beide berufstätig
sind. Tages- und Nachtmütter sind nicht mehr immer identisch.
Die wenige Zeit, die sie mit dem Nachwuchs verbringen, wird eher dazu verwendet,
das eigene schlechte Gewissen zu beruhigen, als den Durst der Kinder nach Beziehung,
Konsequenz und Grenzen zu stillen.
Und später ist es in Kindergarten und Schule strengstens verboten,
Kinder mit Autorität und Leistungsdruck zu konfrontieren"...
Aus: Dr. med. Günther Loewit: „Der ohnmächtige Arzt. Hinter den Kulissen des Gesundheitssystems“
Kapitel: Das Leben als Wirtschaftsgut. Unterkapitel: Das Geschäft mit dem Leben. Der Siegeszug
des Kaiserschnitts. S.21, Unterkapitel: Das Geschäft mit der Gesundheit. Das Juwel Kind.
S.54f, HAYMON 2010
Fast ein Drittel aller Frauen entbinden per Kaiserschnitt (2009)
Die Anzahl der Schwangeren in Deutschland, die per Kaiserschnitt entbinden, nimmt weiter zu:
Von bundesweit 663.000 Frauen, die im Jahr 2008 ihr Kind im Krankenhaus zur Welt brachten,
wurden nach Mitteilung des Statistischen Bundesamtes 200.000 (30,2 %) durch Kaiserschnitt entbunden.
Seit 1991, dem Beginn der statistischen Erhebungen auf bundeseinheitlicher Rechtsgrundlage,
hat sich der Anteil der Kaiserschnittentbindungen nahezu verdoppelt. Damals lag die Rate
der Schnittentbindungen mit 126.000 von 823.000 Entbindungen bei 15,3 Prozent.
Im regionalen Vergleich wurden 2008 anteilig die meisten Kaiserschnittentbindungen (36,8 %)
im Saarland vorgenommen, gefolgt von Bremen (33,0 %) und Hessen (32,9 %). In Sachsen wurde
dagegen nur bei etwa jeder fünften Entbindung (21,7 %) ein Kaiserschnitt durchgeführt.
Mechanische Hilfsmittel wie die Saugglocke (Vakuumextraktion) oder die Geburtszange
werden bei Krankenhausentbindungen immer seltener zur Geburtshilfe eingesetzt.
Bei 32.000 Entbindungen im Jahr 2008 (4,8 %) erfolgte eine Vakuumextraktion, der Anteil
der Entbindungen mit Hilfe der Geburtszange lag nur noch bei 0,7 Prozent (4.500 Fälle).
Dabei wurde die Vakuumextraktion noch am häufigsten in Berlin vorgenommen (8,0 %),
die Zangengeburt war in Thüringen mit 1,4 % aller Entbindungen
im regionalen Vergleich am weitesten verbreitet.
Quelle: Statistisches Bundesamt Deutschland,
Pressemitteilung vom 24.11.2009

Je weiter Hebammen von der Geburtshilfe zurückgedrängt werden
und die Gynäkologen auf Geburtsstationen der Krankenhäuser das
Ruder übernehmen, desto stärker steigt die Kaiserschnittrate.
Für sogenannte "Sectiopäpste" wie den Vorstand der Universitäts-Frauenklinik in Wien,
Peter Husslein, ist dies nur natürlich: "Männer lieben den geplanten Kaiserschnitt,
weil sie eben gerne einen kontrollierten Prozess haben."
Dass es in diese Richtung geht, zeigen internationale Verlgeiche gut:
Wo ein starkes Hebammenwesen die Basisversorgung dominiert, gebären noch immer
deutlich mehr als 80 % der Frauen vaginal. Spitzenreiter sind hier Länder wie
Island, Finnland oder Niederlande.
Für Peter Husslein sind die WHO-Vorgaben von maximal 10 bis 15 % Kaiserschnitten jedoch
vollkommen unrealistisch und "Schnee von gestern". Der Trend zeige weiterhin steil nach oben -
Richtung immer mehr Operationen. Als ich mit Husslein vor rund 20 Jahren zum ersten Mal
gesprochen habe, prophezeite er eine Kaiserschnittrate von 50 %. Jetzt bessert er nach
und findet einen Anteil von 80% realistischer. Auf die Befürchtung, dass die vaginale
Geburt dann ja wahrscheinlich bald ganz abgeschafft werde, antwortet er mit einer
Gegenfrage: "Und was wäre so schlimm daran, wenn wir alle Geburten
per Kaiserschnitt entbinden?"
So also sieht der Leiter einer der größten ["Geburtsmedizin-"] Geburtshilfeabteilungen
im deutschen Sprachraum die ideale Geburt: als einen mittels Anästhesie und Antibiotika
kontrollierten Prozess in der "sicheren" Umgebung eines mit Technik prall gefüllten Raumes,
in dem keine Bakterie den Hygiene-zertifizierten Ablauf stört - jedenfalls keine
natürliche Bakterie aus dem mütterlichen Geburtskanal.
"In eine Klinik geht man, wenn man krank ist", hält dem Martina Klenk, die Präsidentin des deutschen Hebammenverbands,
entgegen. Doch eine Geburt sei keine Krankheit, sondern etwas physiologisch völlig Normales. Frauen, die von einer
Hebamme betreut werden, hätten nachweislich ein viel geringeres Risiko von Interventionen während der Geburt.
"Wir sagen immer: Man muss viel wissen, um wenig zu tun". Hier liegt offenbar ein wesentlicher Unterschied
im Verständnis "weiblicher" und "männlicher" Geburtshilfe.
Peter Husslein vergleicht die Geburt lieber mit einem Bergerlebnis: "Den Weg auf den Gipfel kann man zu Fuß
gehen, man kann aber auch bequem die Gondel nehmen." Ob eine Frau die Strapazen einer Spontangeburt
auf sich nimmt oder in die Gondel steigt und ihr Baby per Kaiserschnitt bekommt, sei ihre Privatsache.
Tatsächlich zeigen Studien jedoch, dass nur die wenigsten Frauen von vornherein einen Wunschkaiserschnitt
planen. "Der Anteil wird ständig überschätzt - er liegt bei nur 2 %", sagt Herbert Renz-Polster [dtsch. Kinderarzt].
"Den Rest verantworten die ["Geburtsmediziner"] Geburtshelfer."
Besonders schnittgefährdet sind Frauen, die gleich mit der ersten Wehe in die Klinik fahren.
Schon von der Beschaffenheit des Muttermundes in dem Moment, in dem die Schwangere auf die Station
kommt, könne auf das Risiko eines Kaiserschnittes geschlossen werden, sagt Renz-Polster. "Wenn der
Muttermund noch nicht wirklich reif, also noch nicht erweitert ist, beginnt sofort eine Kaskade von
Interventionen. Und immer, wenn wir beschleunigen, zum Beispiel mit einem Wehentropf,
steigt auch das Risiko, dass es zu einem Kaiserschnitt kommt."
"Wenig zu tun" entspricht offenbar nicht dem männlichen Verhaltensmuster -
bei einer Sectio geschieht wenigstens etwas! "Auch ich bin oft schon stundenlang
am Wochenende wider besseres Wissen bei einer Frau mit Wehen gesessen,
die unbedingt eine vaginale Geburt wollte", erinnerts sich Peter Husslein.
"Doch oft ist es wichtig, dass sie selbst einsieht,
dass eine solche nicht möglich ist.""
Aus: Bert Ehgartner: "Die Hygienefalle - Schluss mit dem Krieg gegen Viren und Bakterien"
4. Großangriff auf das Mikrobiom, 4.8. Natürliche Geburt mit Startvorteil. Scharfmacher,
S.119. "Man muss viel wissen, um wenig zu tun", S.120f, Ennsthaler 2015
Aus einer Debatte von Peter Husslein mit dem österreichischen Reproduktionsmediziner
Wilfried Feichtinger, moderiert von Tina Goebel, Profil, 30.5.2014: www.profil.at/
wissenschaft/debatte-peter-husslein-wilfried-feichtinger-kaiserschnitte-375637
"Ich will jetzt einen Kaiserschnitt"
Spiegel 35, 21.08.2015: www.spiegel.de/spiegel/print/d-138273615.html
http://magazin.spiegel.de/EpubDelivery/spiegel/pdf/138273615
Was ist die Geburt, total normal oder ein Risiko? Was gibt Sicherheit,
die gut ausgestattete Klinik oder die entspannte Atmosphäre? Und
sollte die Politik sich einmischen? Streitgespräch zwischen der
Präsidentin des Deutschen Hebammenverbands, Martina Klenk und
dem Gynäkologen Prof. Dr.med. Volker Ragosch.

Hausgeburtshilfe im Ländervergleich
Hebammenkunst = Maieutik
(Niederlande, Italien und Österreich)
www.hebammenzentrum.at
Zu Hause geboren in Holland
Christine Eckert, Hebamme, Den Haag, Holland
Zunächst möchte ich meinen Kolleginnen vom Hebammenzentrum herzlich zum 10. Jubiläum gratulieren.
Ich weiß, dass hier die Arbeit als freie Hebammen, die Hausgeburten begleiten, viel Einsatz, Über-
zeugung und Mut erfordert, da die Hausgeburt im Wettbewerb mit der medizinisch technischen
Entwicklung, ihr Existenzrecht fast verloren hat.
Ich wünsche den freien Hebammen auch in Zukunft viel Inspiration und Überzeugungskraft,
sodass das Fest der Hausgeburt erhalten bleibt und die Hausgeburt wieder ihre Bedeutung
gewinnt, auf dass Frauen weiterhin ihr Kind zu Hause gebären können.
Wie schwer es ist, verlorenes Gebiet wieder zurück zu erobern, sehen wir in den europäischen Ländern,
wo die Hausgeburt mit wenigen Prozenten eine marginale Position bezieht, obwohl die Sicherheit der
Hausgeburt inzwischen auch wissenschaftlich bewiesen ist.
In Holland ist die Situation glücklicherweise anders.
Ungefähr ein Drittel aller holländischen Kinder werden zu Hause geboren.
1993 waren es 31% - konkret bedeutet das, dass über 60.000 Kinder zu Hause geboren wurden.
Seit 1994 haben wir keine genauen Zahlen mehr über die Hausgeburt, da dies nicht mehr
bei der Meldung der Geburt registriert wird.
Aus anderen Statistiken kann jedoch hergeleitet werden, dass in den letzten Jahren
der Anteil an Hausgeburten stabil um die 33% liegt. Mit diesem hohen Anteil
ist Holland einsamer Spitzenreiter. Damit hat Holland eine ganz besondere Position
unter den westlichen Industrieländern.
In den letzen 30 Jahren hat sich im Bereich der Geburtshilfe so viel geändert.
Schwangerschaft und Geburt wurden immer mehr medizinisch einverleibt.
["Gebrutsmedizin" vs. "Geburtshilfe durch Hebammenkunst"]
Das in Holland heutzutage ein anderes System der Geburtshilfe existiert
hat seine Geschichte und Hintergründe.
Anfang der 60iger Jahre hatte Holland noch zirka 70% Hausgeburten.
Der Trend der langsamen Abnahme hat allerdings schon
in den 50iger Jahren begonnen.
In den 70iger Jahren gab es einen Umschwung. Von etwa 70% Hausgeburten
stürzte der Prozentsatz bis auf 35%.
Ein Hauptgrund für diese schnelle Abnahme war, dass Krankenhäuser den freien Hebammen
ihre Türen für die ["ambulante"] poliklinische Entbindung öffneten.
Freie Hebammen konnten nun ihre Klientinnen nicht nur zu Hause sondern auch
im Krankenhaus unter eigener Verantwortung bei der Geburt begleiten.
Und viel Hebammen meinten damit mehr Status und Ansehen in der Hierarchie
des Gesundheitswesens zu bekommen.
Sie realisierten dabei zu wenig, dass die Zulassung in den Krankenhäusern
nicht so sehr aus Anerkennung der Fachmann(frau)schaft hervor kam,
sondern aus viel eigennützigeren Motiven geboren war.
Die Krankenhäuser brauchten Patientinnen, vor allem auch zum Unterrichtszwecke,
zur Ausbildung von Ärzten und Krankenschwestern.
In den 80iger Jahren stabilisierte sich die Hausgeburt bei rund 36%.
Diese Periode kann man am Besten als das Jahrzehnt, in dem der Streit um
die Hausgeburt stattfand, bezeichnen. Hebammen, Frauen und Gynäkologen
bezogen ihre Positionen. Über das holländische System und die Sicherheit der
Hausgeburt wurde diskutiert und gestritten.
Sowohl die Verfechter wie die Gegner probierten mit Untersuchungen
ihre Überzeugungen und Vermutungen zu beweisen.
In dieser Periode wurden Untersuchungen (Prof. Dr. G.J. Kloosterman, 1915-2004) gemacht,
die heute noch ihre positiven Auswirkungen auf die Geburtshilfe in der Hebammenpraxis
haben. Durch gute Resultate unterstützt gingen Hebammen in dieser Zeit an die Öffent-
lichkeit, präsentierten sich selbstbewusster und unabhängiger, und probierten auf
diese Weise ihr Image zu verbessern.
Doch es verringerte sich der Anteil der Hausgeburten auf etwa 33%.
Und dann in den 90iger Jahren: Der öffentliche Streit der beiden Lager war zu Ende
und die Ära der friedvollen Koexistenz brach ab, wenn auch der Schein manchmal
trügt, denn Gegner gibt es natürlich immer noch.
Den Widersachern der Hausgeburt war der Wind aus den Segeln genommen worden.
Untersuchungen und gute Resultate der holländischen Geburts- und Gesundheitsstatistiken
bestätigten nämlich die Vorteile des Systems. Seit Mitte der 80iger Jahre notierten übrigens
die Hebammen alle Handlungen die sie verrichten und es werden die Daten auf Landesebene
im geburtshilflichen Register gespeichert. Mit diesen Daten konnte Einsicht verschafft
werden, dass die Hebammen zu den günstigen Statistiken einen wichtigen Beitrag leisten.
Allgemein förderte dies die Zusammenarbeit zwischen Hebammen und ynäkologen.
Trotzdem wurde inzwischen das System weiter untergraben. Gestärkt durch das Vorbild
der anderen modernen westlichen Länder, wurde in zunehmendem Maße die medizinische
Technologie und Diagnostik eingeführt.
In der öffentlichen Diskussion ging es um Fortschritt, Schutz vor Risiken. - Aber!
Eine große Rolle spielten jedoch die Themen, die man nicht beim Namen nannte.
Themen wie Geld, Macht, Sicherung und Ausbreitung des Arbeitsfeldes
der stark wachsenden Zahl der Gynäkologen.
Kurz und gut, seit 1993 liegt der Prozentsatz bei 33%.
Die Situation ist stabil, und in großen Städten ist
sogar eine steigende Tendenz zu erkennen.
Nun stellt sich die Frage: Warum hat in Holland die Hausgeburt überlebt?
Eine ganz wichtige Grundvoraussetzung ist die gesellschaftliche Gegebenheit,
dass die Bevölkerung Vertrauen in das gängige Geburtshilfesystem hat,
in dem die Hausgeburt fest verankert ist.
Das Prinzip, dass Schwangerschaft und Geburt normale Prozesse und Ereignisse
sind, diese Auffassung wird von breiten Schichten getragen.
Frauen die sich für eine Hausgeburt entscheiden, werden nicht automatisch angegriffen.
Da die Hausgeburt üblich ist, benötigen die Frauen keine besondere moralische
Unterstützung wie hier in Österreich.
Stark ausgeprägt ist dieses Grundvertrauen auf dem Land.
Im Gegensatz zu dem wasSie vielleicht erwarten, entscheiden sich viel mehr Frauen
auf dem Land - dort wo der Weg zum Krankenhaus im Notfall weiter ist - für eine
Hausgeburt, während die städtische Schwangere, die die Klinik um die Ecke hat,
öfter einer [ambulanten] poliklinische Entbindung vorzieht.
Auf dem Land wo im Durchschnitt etwa 44% zu Hause gebären,
wird das Vertrauen in die eigene Kraft weitergegeben. Frauen haben direkte Vorbilder,
denn die Mutter, die Schwester, die Freundin, die Nachbarin hat ihr Kind auch zu Hause
bekommen. Durch Selbstvertrauen wird automatisch auch die Einstellung zum Schmerz
der Geburt geprägt. Warum sollte man es selbst nicht schaffen,
wenn andere es auch geschafft haben?
Die eigene Vorstellung/Erwartung vom Schmerz der Geburt ist ein wichtiger Faktor.
Das zeigte z.B. eine Umfrage unter holländischen und amerikanischen Frauen. Beide Gruppen
wurden vor und nach der Geburt befragt. Die Holländerinnen erwarteten, dass die Geburt sicher nicht
leicht sein wird, und dass der Wehenschmerz sicher heftig sein wird, dass sie aber wahrscheinlich keine
Schmerzlinderung brauchen. Die Amerikanerinnen erwarteten fürchterliche Schmerzen und waren
schon vor der Geburt überzeugt, dass sie eine Schmerzlinderung benötigten. Bei der Befragung
nach der Geburt wurde deutlich, dass beide Gruppen in ihren Vorurteilen/
Einschätzungen bestätigt wurden.
Das heißt, gesellschaftliche Normen und Ansichten beeinflussen Erwartungen
und Ängste, und die Norm will immer wieder bestätigt werden.
Dass das holländische Geburtshilfesystem allgemein Zustimmung und Vertrauen findet,
ist in der heutigen Zeit, in der Schulmedizin und medizinische Technik stark im
Vordergrund stehen [Geburtsmedizin], auch in Holland nicht so selbstverständlich
wie es vielleicht erscheint.
Vertrauen in diese Art der ["Hebammen begleiteten"] Geburtshilfe bedarf der Unterstützung und
muss immer wieder neu verdient und gesichert werden. Und letzten Endes muss die gute Qualität der
Geburtshilfe mit guten Resultaten untermauert werden. Qualität muss sich nicht nur in zufriedenen
Frauen sondern auch in einer niedrigen Erkrankungs- und Sterbeziffer bei den Neugeborenen
und Müttern ausdrücken.
Es stellt sich die Frage, warum Holland bis jetzt dem Druck der wachsenden
medizinischen Interventionen bei Schwangerschaft und Geburt widerstehen
konnte und die Hausgeburt einigermaßen sichern konnte?
Das holländische Geburtshilfesystem steht auf 3 Hauptpfeilern,
die essentiell sind für die Erhaltung der Hausgeburt.
1. Holländische Hebammen haben ihre eigene Autonomie sichern können - übrigens
nicht ganz eigenständig, sondern mit Hilfe vom Staat und mit Hilfe von Hausärzten
und Gynäkologen, die befürworten, dass die normale Schwangerschaft und Geburt
vor unnötigen Eingriffen geschützt werden muss.
2. Holländische Hebammen arbeiten mit dem Selektionsprinzip von "highrisk"
und "lowrisk", und begrenzen sich in ihrer Arbeit auf den "lowrisk-Bereich.
3. In Holland gibt es ein System der Wochenbettpflegeschwester, die den
Hebammen bei der Hausgeburt hilft und die Wöchnerin im Wochenbett versorgt.
Autonomie, das Selektionsprinzip und die Wochenbettpflege, diese 3-Pfeiler zusammen
formen das Fundament für das holländische Geburtshilfewesen. Zusammen ergeben sie nämlich den
Rahmen für eine qualitativ gute Geburtshilfe. Gute Hilfe, nicht nur auf medizinische, sondern auch
auf psychosozialer Ebene. Und das schenkt Frauen und Männern/den KonsumentInnen das notwen-
dige Vertrauen und Sicherheit. Die Hausgeburt ist in dieses Vertrauen integriert. Die Wechselwirkung
zwischen guter Qualität und Vertrauen ist für die Erhaltung unseres Systems und für die Erhaltung
der Hausgeburt unentbehrlich. Das gilt vor allem in der heutigen Zeit, in der die schwangere Frau
eine mündige und kritische Konsumentin geworden ist, die für sich und ihr Kind das Beste will.
Um sich jedoch als Berufsstand gesellschaftlich gut manifestieren zu können ist Autonomie wichtig:
Die holländische Hebamme hat ihren eigenen Kompetenzbereich - und kompetent sein, das heißt befugt sein,
sachverständig, urteilsfähig, zuständig sein. Hebammen haben den ganzen Bereich: Pränatale Vorsorge,
Geburt und Wochenbett liegen in der Zuständigkeit der Hebamme.
Es fängt schon in der Ausbildung an. Die Hebammenausbildung ist in ihren Inhalten auf diese Autonomie
zugeschnitten. Ein Drittel der Praktika wird in den Praxen bei den freien Hebammen absolviert. Die zukünftige
Hebamme wird also in dieser Hinsicht auf die selbständige Funktion gut vorbereitet. In Holland arbeiten zur
Zeit etwa 1550 Hebammen. 85% arbeiten als freie Hebammen. Nur 15% arbeiten im Krankenhaus und diese
sind vor allem für die Ausbildung der Hausärzte und Hebammen zuständig.
Der zweite Pfeiler von unserem System ist das Selektionsprinzip. Unser Selektionsprinzip zwischen
"high-" und "low-risk" (niedrigen und erhöhten) Risikosituationen bedeutet, dass die Schwangere mit einem
niedrigen Risiko in der ersten Schiene, das heißt von der Hebamme oder dem Hausarzt begleitet wird, und
dass die Frau mit einem erhöhten Risiko von der Hebamme oder dem Hausarzt in die zweite Schiene,
das heißt zum Gynäkologen überwiesen wird.
Hebammen und Hausärzte machen die Risikoselektion.
Die Landesverbände der Hebammen und Gynäkologen und die Krankenkassen haben eine Indikationsliste
mit Kriterien erstellt, die als Leitlinie fungiert. Ziel dieser Liste ist es, durch eine Risikoselektion optimale
Begleitung während der Schwangerschaft und Geburt und im Wochenbett zu gewährleisten.
Optimal heißt jedoch nicht: je mehr Untersuchungen und Eingriffe vorgenommen werden, desto besser,
SONDERN es heißt: Betreuung und Begleitung nach Maß: Fachärztliche Betreuung dann, wenn sie
wirklich indiziert ist, und keine medizinische Einmischung, wenn dafür kein Grund vorliegt.
Kurz und gut: die richtige Frau oder der richtige Mann am richtigen Ort.
Von Untersuchungen wissen wir nämlich, dass jeder medizinische Eingriff ein Risiko birgt.
Zum Beispiel kann die Einleitung der Geburt ohne objektiven Grund pathologische Geburtsabläufe
produzieren, die der Mutter und dem Kind Nachteile bringen können. Oder ein anderes Beispiel:
Dauer-CTG (Cardio-Toko-Graphie, (Kind)Herz-Wehen Schreibung) als Norm während der Geburt
mit niedrigem Risiko erhöht die Kaiserschnittrate, und wir wissen, dass ein Kaiser-
schnitt Risiken hat.
Bevor man einen Eingriff oder eine Untersuchung vornimmt, sollte sicher sein, dass die Vorteile
davon größer sind als die Risiken. Wenn dazu die wissenschaftliche Grundlage fehlt, müssen
medizinische Interventionen sicher nicht zur Norm gemacht werden und sollte man zurück-
haltend damit sein.
Das Gute an diesem System ist, dass es uns warnt, keine Sklaven von
medizinischer Technik und von Automatismus zu werden.
Auf diese Art und Weise nutzen wir die Vorteile der Technik UND nutzen wir vor allem
die Vorteile, wenn die Frau aus eigener Kraft ihr Kind gebiert.
Die Hebamme ist in ihrem Arbeitsbereich begrenzt auf den physiologischen, den normalen
Bereich der Geburtshilfe. Und gerade deswegen - denke ich - können wir uns gegenüber
den Gynäkologen behaupten. Die Hebamme hat die große Fachfrau(mann)schaft, wenn es
um die Begleitung der normalen Schwangerschaft und Geburt geht.
Der Gynäkologe hat seinen Mehrwert NUR wenn Pathologie/
Abnormales ins Spiel kommt.
Eine deutliche Gebietsbegrenzung mit guter Zusammenarbeit zwischen
den beiden Berufsgruppen ist zum Vorteil der schwangeren Frau.
Ich bin überzeugt, wenn Hebammen oder Gynäkologen sich auf das Arbeitsfeld des anderen begeben,
wird das Normale mit der "Pathologie-Brille" gesehen und das Abnormale mit der "Natur-Brille"
betrachtet, und beides endet in einem schlechteren Resultat/einer schlechteren Geburtshilfe.
Mit dieser Gesundheitspolitik probiert man in Holland der fortschreitenden Medikalisierung
und Hospitalisierung der normalen Schwangerschaft und Geburt Einhalt zu gebieten.
Dass die von mir geschilderten Ausgangspunkte in der Geburtshilfe
für die Erhaltung der Hausgeburt von größter Bedeutung sind,
lässt sich erraten.
Als Hebamme betrachte ich es als meine Aufgabe im "Niedrig-Risiko-Bereich" den
natürlichen Verlauf der Schwangerschaft und Geburt zu schützen und zu fördern.
Die Frau sollte in ihrer Autonomie unterstützt werden, ihr Kind wo sie will
und wie sie will zu gebären. Die Geburt zu Hause ist dafür der beste Ort.
Das Vertrauen in eine Geburt zu Hause beginnt bei der pränatalen Vorsorge.
Bei der Vorsorge muss Raum für Fragen und Ängste sein.
Das Wegnehmen von Vorurteilen, Aufklärung und relevante Information zur Vorbereitung
der Geburt stärken das Selbstvertrauen der Frau aus eigener Kraft zu gebären.
Frauen in meiner Praxis brauchen in der Schwangerschaft keine Entscheidung zu treffen,
wo sie ihr Kind gebären wollen. Die Schwangere und ihr Partner können ruhig in die
Schwangerschaft und in den Ort der Geburt hineinwachsen.
Die Frau, die sich aus Angst schon früh in der Schwangerschaft für das Krankenhaus
entscheidet, kläre ich über das Geburtshilfesystem und über die Vorteile der Hausgeburt
auf. Ich erkläre ihr, dass Unsicherheiten normal sind.
Der Partner wird bei dieser Vorbereitung einbezogen, denn wir wissen, dass der Partner
eine entscheidende Rolle spielt. Oft ist der Partner ängstlicher und unsicherer
und denkt, dass das Krankenhaus mehr Sicherheit bietet.
Ich mache deutlich, dass sie als schwangeres Paar und ich als Hebamme ein gemeinsames Hauptziel haben,
nämlich eine gute Schwangerschaft und Geburt in der das Wohlergehen von Mutter und Kind an erster Stelle
stehen, und dass der beste Ort für eine Geburt von den Gegebenheiten der Situation abhängt, die wir
noch nicht wissen.
Ich spreche mit meinen Klientinnen darüber, was in ihrer Macht steht, den Geburtsverlauf positiv
zu beeinflussen. Nämlich, dass eine vertraute Umgebung, wo nicht andere, sondern sie selbst bestimmt,
wo sie sich frei bewegen kann und äußern kann, wo es warm ist, wo sie nicht gestört wird, wo sie
sich zurückziehen kann, - dass eine solche Umgebung die Chance erhöht, dass sie normal und ohne
Komplikationen gebiert.
Ich sage ihr, dass eine solche Umgebung die beste Bedingung schafft, den Adrenalinspiegel
der gebärenden Frau niedrig zu halten. Und dass ein niedriger Adrenalinspiegel ein wichtiger
Faktor ist, um gute kräftige Wehen zu bekommen und die körpereigenen Schmerzmittel
(Endorphine) frei zu machen.
Die Frau übernimmt damit auf ihrer Ebene eigene Initiative und Verantwortung für die Geburt.
Die Hebamme tut das ihre auf ihrer Ebene, indem sie die Frau unterstützt, geduldig ist und
darauf achtet, dass alles in Ordnung ist.
Ich will noch etwas zum dritten Pfeiler der holländischen Hausgeburt sagen.
Die Wochenbettpflege ist von großer Bedeutung für die Hausgeburt.
Während der Geburt hilft uns eine fachlich ausgebildete Schwester. Sie bereitet vor, sie reicht uns während der Geburt
die Sachen, wäscht und versorgt die Frau nach der Geburt. Und nach der Geburt, wenn man sich zusammensetzt, sorgt sie
für die Tasse Tee und den Zwieback mit Mäuschen. Das gehört in Holland zur Tradition, wenn ein Kind geboren ist.
Die Mäuschen sind rosarot, auch wenn es ein Junge ist, und die Mäuschen sind aus Zuckeranis.
Alles was ich bis jetzt erzählt habe klingt ganz ideal. Schade, die Wirklichkeit ist anders.
In Holland herrscht ein großer Hebammenmangel. Die Hebammen sind meist zu stark
belastet. Vielleicht ist das der Grund, warum die Überweisungsziffer zum Gynäkologen
während der Geburt bei über 30% liegt. Ein häufiger Grund ist die Stagnation in der
Eröffnungsperiode und in der Austreibungsphase.
Vermutlich sagen dies Zahlen nicht nur etwas über die heutigen Frauen aus, sondern auch
über die Arbeitsweise (Geduld) der Hebammen. Die Norm für das Einkommen einer freien Hebamme
in Holland ist auf 150 Geburten festgelegt. Das bedeutet harte Arbeit, viel Bereitschaftsdienst,
lange Sprechstunden für relativ wenig Geld.
Viele junge Hebammen können den Arbeitsdruck nicht mit der Familie kombinieren und hören
vorzeitig auf. Dasselbe gilt für die Wochenbettpflege, schlecht bezahlt und ein großer
Personalmangel. Dass ich diese negative Seite erwähne hat ein Motiv. Ich bin überzeugt,
dass wir nicht nur über die Inhalte der Geburtshilfe nachdenken müssen, sondern ebenso
unsere ökonomische Arbeitsposition verbessern müssen. Indem wir auch diesem
männlichen Aspekt unseres Berufes einen großen Stellenwert beimessen, kann die
Hebamme auch in Zukunft das Fest der Hausgeburt mitgestalten."
Pro & Kontra Hebammen begleitete Hausgeburt
PRO
1. die gebärende Frau kann das Geburtsgeschehen autonom gestalten
und sie kann aus dieser Erfahrung gestärkt hervorgehen
2. eine Ansprechpartnerin während Schwangerschaft, Geburt & Wochenbett
3. eine Hebamme, die um die Kraft der Frauen und um die Macht der Natur weiß
4. der Kindesvater und auch die schon vorhandenen Kinder werden in das
Geburtsgeschehen eingebunden
5. leichteres Entspannen während der Geburt durch die Umgebung und mit
Menschen die man kennt und mag
6. um den natürlichen Geburtsablauf nicht zu stören, werden keine
wehenfördernden und schmerzstillenden Medikamente verwendet
7. das Baby wird in die Familie geboren
KONTRA
a. bei einem anhaltend regelwidrigen Schwangerschaftsverlauf
b. nach einem vorangegangenen Kaiserschnitt
c. wenn man mit Komplikationen während der Geburt rechnen muss
(Frühgeburt, EPH -Gestose, Schwangerschaftszucker ...)
d. bei einer Mehrlingsschwangerschaft
e. bei Quer- und Steißlagen
f. wenn Sie sich zu Hause nicht wohl fühlen
g. wenn das soziale Umfeld schwierig ist
h. wenn der Mindeststandard bezüglich Hygiene
nicht eingehalten werden kann
Sicherheit von Hausgeburten
Für die Sicherheit von Hausgeburten spricht:
1. Eine Hebamme für eine Frau
2. Keine wehenfördernden Medikamente
3. Entspanntere Frauen = kürzerer bzw. unkomplizierterer Geburtsverlauf
4. Keine unnötigen routinemäßigen bzw. medizinische Maßnahmen
5. Frauen können sich bewegen wie es ihr Körper verlangt
6. Keine Schmerzmittel = Verbindung von Mutter und Kind
wird nicht unterbrochen
7. Keine Hospitalismuskeime
8. Für Notfälle: Kindertransport bzw. Notarzt können
angefordert werden
Verschiedene Studien belegen, daß geplante Hausgeburten
genau so sicher sind wie Spitalsgeburten.
Die Statistik der Wiener Hausgeburtshebammen liegt im Hebammenzentrum auf.
www.hebammenzentrum.at , www.maieutik.info/03/studien.htm
Kenneth C Johnson, Betty-Anne Daviss: "Outcomes of planned home births with certified professional midwives:
large prospective study in North America" BMJ 2005; 330 doi: http://dx.doi.org/10.1136/bmj.330.7505.1416
(Published 16 June 2005) Cite this as: BMJ 2005;330
Ursula Ackermann-Liebrich, Thomas Voegeli, Kathrin Gunter-Witt, Isabelle Kunz, Maja Zullig, Christian Schindler,
Margrit Maurer, Zurich Study Team: "Home versus hospital deliveries: Follow up study of matched pairs for procedures
and outcome" BMJ 1996; 313 doi: http://dx.doi.org/10.1136/bmj.313.7068.1313 (Published 23 November 1996)
Cite this as: BMJ 1996;313:1313
Prof. Dr. Thomas Steck, Dipl.-med. Päd. BSc Edeltraut Hertel, Dipl.-med.Päd. Christel Morgenstern, Dr. Heike Pachmann:
„Kompendium der Geburtshilfe für Hebammen“ SPRINGER 2008
Michael Stark et al. (14.07.2023): "Inviting Newton to Visit the Delivery Room. The Role of Gravity
During Childbirth" - "Newton wird in den Kreißsaal eingeladen. Die Rolle der Schwerkraft bei der Geburt."
https://pmc.ncbi.nlm.nih.gov/articles/PMC10351960/
Medizinische Gründe sprechen gegen eine Geburt im Liegen (sog. "Liegendgeburt")
"Stehen, Hocken, Knien - Mit der Schwerkraft ins Leben - Die vertikale Geburt" >>>
www.zeit.de/1983/41/mit-der-schwerkraft-ins-leben
Schwangeren wird Angst eingejagt
"Schwangeschaft ist keine Krankheit; dennoch behandeln
immer mehr Ärzte sie wie eine Krankheit.
Niemand hat genaue Daten über die routinemäßige Geburtshilfe in den Vereinigten Staaten. Dank des Medicare-Programms
besitzen wir zwar vorzügliche landesweite Daten über die medizinische Versorgung älterer Amerikaner; aber es gibt keine
vergleichbare Organisation, die Informationen über den Umgang mit Schwangeren sammelt. Die Informationen, über die wir
verfügen, lassen darauf schließen, dass die häusliche Monitorüberwachung der Gebärmutter keine gängige Praxis mehr ist,
wohl aber die elektronische Monitorüberwachung von Feten während der Geburt [CTG/Kardiotokographie = Herztonschreiber
des ungeborenen Kindes und Wehenschreiber der Mutter] und die Sonographie (Ultraschall-Überwachung) [1].
Die Sonografie [Echografie, Ultraschall] wird heutzutage während einer Geburt routinemäßig eingesetzt. Zu der Zeit,
als die Regierung sich mit der Fetus[Leibesfrucht]überwachung befasste, wies sie zugleich darauf hin, dass 64% aller
Frauen während der Schwangerschaft mindestens einmal mit Ultraschall untersucht werden. Bei der Sonografie werden
keine Röntgenstrahlen benutzt, sondern Schallwellen mit einer so hohen Frequenz, dass Menschen sie nicht hören
(daher die Vorsilbe "Ultra-"). Ultraschall liefert ein erstaunliche gutes Bild vom Fetus, und das ist zweifellos der
Hauptgrund dafür, dass diese Untersuchung den erwartungsvollen Eltern gefällt. Trotzdem handelt es sich
um eine Vorsorgeuntersuchung. Wir halten nach Anomalien [2] beim Ungeborenen Ausschau, obwohl es
keinen Grund zu der Annahme gibt, dass etwas nicht stimmt.
Als Dr. Lisa Schwartz schwanger war, stieß sie auf einen Artikel mit dem Titel "Sonografie in der Geburtshilfe: Die beste Methode,
einer Schwangeren Angst einzujagen" [3]. Als sie mir den Text zeigte, hatte ich den Verdacht, er stamme aus einer Zeitschrift
von Naturaposteln oder aus einer alternativ-medizinischen Veröffentlichung. Aber er war dem Journal of Ultrasound in Medicine
entnommen, der offiziellen Zeitschrift des Amerikanischen Instituts für Ultraschall in der Medizin. Und der Autor war kein Außenseiter,
der die Sonografie kritisierte, sondern Dr. Roy Filly, ein ausgemachter Insider. Filly ist Professor für Radiologie sowie für Gynäkologie
und Geburtshilfe in einem der führenden medizinischen Zentren der USA, der medizinischen Fakultät der kalifornischen Universität
in San Francisco. Dort leitet er seit Jahren die Abteilung für diagnostische Sonografie. Vor fast vierzig Jahren führte er eine der
ersten Ultraschalluntersuchungen bei Schwangeren durch. In dem Artikel, der Dr. Schwartz und mich damals so überraschte,
schrieb er:
"Die Gelegenheit, einer erwartungsfrohen Mutter zu sagen: "Alles sieht gut aus", war einer der Höhepunkte meines Berufs.
Ich sehe heute noch die Woge der Erleichterung, die ihr über das Gesicht huschte. Es ist immer ein ergreifender Augenblick,
gefolgt von einem "Danke, Herr Doktor". Heute denke ich anders darüber. Immer öfter fürchte ich mich vor dem Gespräch mit
einer Patientin. Ich habe ihr Sonogramm studiert und etwas entdeckt, was die Mutter in Verwirrung und Angst stürzt. (...)
Wenn ich morgen wieder zu Arbeit gehe, muss ich wahrscheinlich mit einer künftigen Mutter über eine "Anomalie" [2]
sprechen, die ich auf ihrem Sonogramm sehe, und ich weiß nicht, was ich ihr sagen soll.
In den letzten paar Jahrzehnten haben Wissenschaftler zahlreiche Arbeiten über die anatomischen Anomalien veröffentlicht,
die mit Trisomie-Syndromen zusammenhängen, einer gefürchteten Gruppe von Gendefekten. Der Name bedeutet, dass von
einem Chromosom [Mensch: 46 Chromosomen, Makromolekülkomplexe, die unsere Gene/Erbinformationen enthalten]
drei Kopien statt der normalen zwei vorhanden sind. Das bekannteste Trisomie-Syndrom ist das Down-Syndrom [Trisomie 21,
Mongolismus]; aber es gibt noch einige andere. Das Problem ist, dass die anatomischen Anomalien, die mit diesen Gende-
fekten zusammenhängen - zum Beispiel "helle Flecken" im Herzen oder im Darm -, nicht sonderlich anormal sind. Man
findet sie zwar bei Feten mit Trisomie, doch häufig auch bei normalen Feten. Dr. Filly schätzt, dass etwa
10% aller normalen Feten mindestens eine dieser "Anomalien" aufweisen.
Die Trisomie-Syndrome sind ziemlich selten - sie kommen nur bei 3 von 1000 Lebendgeburten vor [4].
Aber 10% aller normalen Feten weisen anatomische Anomalien auf, also 100 je 1000 Lebendgeburten.
Wenn wir also jeder Schwangeren eine Ultraschalluntersuchung zumuten,
bekommen wir eine ganze Menge Überdiagnosen.
Von 100 Feten mit Anomalien haben höchstens 3 eine Trisomie. [5]
Die anderen 97 wurden Opfer von Überdiagnosen, das heißt,
die Diagnose "Anomalie" wird gestellt, obwohl diese
"Anomalie" folgenlos bleibt.
Orthomolekularmedizin und Down Syndrom und andere genetische Erkrankungen:
Dr. Henry Turkel (1903 Wien - 1992 Israel, M.A., M.D.), Ilse Nusbaum (M.A.):
“Medical Treatment of Down Syndrome and Genetic Diseases”
UBIOTICA SOUTHFIELD MICHIGAN, 4th Revised Edition 1985 (1976)
"Vitamin therapy in Down syndrome began in 1940, when Henry Turkel, MD, of Detroit became interested in treating the metabolic disorders
of Down syndrome with a mixture of vitamins, minerals, fatty acids, digestive enzymes, lipotropic nutrients, glutamic acid, thyroid hormone,
antihistamines, nasal decongestants, and a diuretic. By the 1950s he had devoted his practice almost entirely to Down syndrome patients,
of whom he kept exceptionally detailed records, including serial photographs of their progress. Conventional medicine ignored Dr. Turkel
and he eventually retired and moved to Israel. Turkel clearly demonstrated that one of the ‘worst’ genetic defects - trisomy, leading
to Down syndrome - could be ["epigenetically"] modified though what is largely a nutritional program with moderately high-dose sup-
plements. The program never corrected the basic genetic defects in Down syndrome, of course, but it did correct much of the col-
lateral biochemical consequences, leading to improvements in cognition, physical health, and appearance. Turkel was probably
the first to show that nutrition could improve genetic programming, and that genetic predeterminism was limited.” (Jack Challem)
Leistungen: Orthomolekularmedizin >>>
Doch wenn wir eine Frau über die Anomalie informieren, hat das erhebliche Folgen:
Viele weitere Untersuchungen, mehr Fruchtwassertests [Amniozentesen] und mehr Fehlgeburten (veröffentliche
Schätzungen zufolge führen 0,06 bis 1% aller Fruchtwasseruntersuchungen zu einer Fehlgeburt [6]). Noch
wichtiger ist vielleicht, dass betroffene Frauen während ihrer Schwangerschaft - die eine der schönsten
Erfahrungen ihres Lebens sein sollte - von Angst gepeinigt werden.
Für Dr. Roy Filly ist dies ein großes Problem, das seine Patientinnen ganz unmittelbar bewegt:
Die Fachärzte lesen diese wissenschaftlichen Papiere und identifizieren diese "Anomalien" [2] dann während einer
Routinesonografie. Was sollen sie der Patientin sagen? Diese Frau hat kein Beratungsgespräch hinter sich. Die Sono-
grafie soll sie "beruhigen" (das kann sie nun vergessen). Ihr Mann, ihre Kinder und ihre Eltern sind bei ihr. Es herrscht
Partystimmung. Das Videoband läuft. Doch bald verstummt das Kichern, niemand zeigt mehr mit dem Finger und fragt:
"Ist das der Herzschlag?", oder: "Ist das dort der Penis?". Nun lautet die Frage: "Soll das heißen, mein Kind wird
geistig behindert sein?" Zweifellos haben Sie die Schwangerschaft jetzt teurer gemacht. Vielleicht entscheidet sich die
Patientin für eine Fruchtwasseruntersuchung [Amniozentese], und vielleicht wird sie in ein Zentrum für vorgeburtliche
Diagnostik geschickt, um den Fetus per Ultraschall genau zu untersuchen und um sich erbbiologisch beraten zu lassen.
Die zahllosen Stunden, in denen die Frau vom Hausarzt und von Ultraschallexperten über die "Bedeutung" des Befundes
aufgeklärt wird, habe ich bei den Kosten nicht mitgezählt, auch nicht den Schmerz der künftigen Eltern. Wenn sie auf
den Fruchtwassertest verzichten (das ist meiner Meinung nach die richtige Entscheidung), müssen sie bis zum Ende der
Schwangerschaft mit ihren restlichen Zweifeln leben. Hat mein Kind ein Down-Syndrom [Mongolismus]? Vielleicht hätte
ich mein Fruchtwasser doch untersuchen lassen sollen. Die Vorfreude auf die Geburt des Sohnes oder der Tochter weicht
der Sorge. Nun ja, sagen Sie, diese Untersuchungen haben auch viel Gutes bewirkt. Zu den vielen Vorteilen gehören
eben auch ein paar Nachteile. Vielleicht bin ich eine Ausnahme (ich bezweifle es), aber ich sehe die "vielen Vorteile nicht..
Ich bin ein einfacher Arzt. (...) Meiner Meinung nach richtet die Identifikation solcher "Anomalien" [2] bei Frauen mit
geringem Risiko inzwischen mehr Schaden als Nutzen an.
Sie sollten wissen, dass Dr. Roy Filly keine Ausnahme ist. Eine umfangreiche Analyse von 56 Studien zu diesem Thema
kam zu dem Ergebnis, dass derartige Anomalien in der klinischen Praxis keine hinreichend zuverlässigen Indikatoren für
Trisomie sind. Die Autoren der Metaanalyse erklärten, eine Trisomie-Früherkennung wegen solcher auf Sonogrammen
entdeckter Anomalien verursache sogar noch mehr Frühgeburten als die Diagnose "Trisomie-Syndrom" [7]
Eine Überdiagnose während der Schwangerschaft ist eine Diagnose, die entweder bei einer Schwangeren gestellt wird,
die ansonsten normal gebären würde, oder die bei einem Fetus gestellt wird, der später als normaler Säugling zu Welt kommt.
Die Anomalie [2] beim Fetus oder bei der Mutter ist tatsächlich vorhanden; aber sie würde ohne Diagnose folgenlos bleiben.
In unserem Gesundheitssystem sind wir versessen
auf Diagnosen bei völlig gesunden Menschen,
oft unter dem Deckmantel der Vorbeugung.
Angesichts des technischen Fortschritts ist es kein Wunder, dass wir auch bei Feten im Mutterleib [intrauterin] Diagnosen
stellen. Einige dieser Ungeborenen haben tatsächlich Erbschäden, aber viele von ihnen sind gesund. Unsere Begeisterung
für Frühdiagnosen betrifft also auch die Schwangerschaft. Die häusliche Monitorüberwachung hat dazu geführt, dass mehr
Frauen denn je zu hören bekommen, ihnen drohe eine Frühgeburt. Die Monitorüberwachung der Feten führt dazu, dass bei
zu vielen Ungeborenen Sauerstoffmangel festgestellt wird. Und in beiden Fällen führt unsere Leidenschaft für Diagnosen
zu zusätzlichen unnötigen Maßnahmen, entweder zu mehr Medikamenten, um die Geburtswehen zu unterbinden, oder
zu mehr Notkaiserschnitten.
Anomalien auf den Sonogrammen von Feten sind noch heikler. Diese [Zufallsbe-]Funde ziehen meist keine Behandlung
nach sich, wohl aber diagnostische Maßnahmen und mehr unnötige Ängste. Einige meiner Kollegen würden vielleicht nicht
von Überdiagnosen sprechen, sondern von falschem Alarm oder falsch-positiven Tests, wie wir es nenen. Aber falscher
Alarm wird meist ziemlich rasch erkannt, in der Regel durch einen Folgetest. Anomalien [2] dagegen, die auf Sonogrammen
von Ungeborenen entdeckt werden, lassen sich gewöhnlich nicht durch weitere Untersuchungen abklären. Weil es aussage-
fähigere Tests einfach nicht gibt, weil der Test unklar ist oder weil man auf einen Test verzichtet, um das Risiko für eine
Fehlgeburt nicht zu erhöhen, stellen sich diese Anomalien erst dann als Fehlalarm heraus, wenn ein gesundes Kind
geboren wird. Ich räume ein, dass man unterschiedlicher Meinung sein kann, was die genaue Bezeichnung dieses
Problems anbelangt; aber für mich ist es ein weiteres Beispiel für Überdiagnosen.
Und ich glaube, das würden auch die meisten Frauen sagen, die mit diesem Problem konfrontiert wurden. Mit Ultraschall können
wir eine Menge anderer Anomalien aufspüren, die nichts mit den Trisomie-Syndromen zu tun haben. Die Diagnose jeder Anomalie [2]
kann dazu führen, dass Eltern sich Sorgen über die Zukunft ihres Kindes machen. Natalie Angier, eine Wissenschaftsreporterin der
New York Times, schrieb [am 26.11.1996] in ihrem Artikel [NA] "Ultrasound and Fury: One Mother's Ordeal" ["Ultraschall und Wut:
Die Tortur einer Mutter"] über die Folgen einer routinemäßigen Ultraschalluntersuchung in ihrer 20. Schwangerschaftswoche. Was sie
erlebte, ist nicht ungewöhnlich: Natalie Angier hatte sich auf den Ultraschall gefreut, alle ihre bisherigen Routineuntersuchungen waren
positiv verlaufen. Diesmal habe die Frauenärztin jedoch kurz gezögert, als sie ihr die Diangose mitteilte: Die Ergenisse seien etwas
schwer zu deuten, der linke Fuß befinde sich in einer seltsamen Position und es wäre möglich, dass das Baby mit einem Klumpfuß
zur Welt komme. Man könne nun entweder abwarten oder den Ultraschall zu einem anderen Zeitpunkt wiederholen. Nach einge-
hender Recherche und einer schlaflosen Nacht habe ein zweiter Ultraschall an einer nahen Uniklinik das Ergebnis bestätigt.
Daraufhin konnte ein Gen-Spezialist einer anderen Uniklinik zwar die Vermutung widerlegen, der Klumpfuß sei ein Anzeichen
für einen umfassenderen Gendefekt, doch die Deformierung des Fußes stand auch hier außer Frage. In den folgenden
Wochen habe sich die Autorin dann eingehend mit dem Defekt und seiner Behandlung befasst und unter anderem mit
Müttern gesprochen, deren Kinder mit einem Klumpfuß zur Welt kamen. Anfangs noch sehr besorgt und traurig,
sei sie gegen Ende der Schwangerschaft dann etwas entspannter geworden - und habe schließlich eine
rundum gesunde Tochter zur Welt gebracht, ganz ohne Klumpfuß.
Routinesonografien mögen Millionen von Eltern Freude und ein Gefühl
der Sicherheit bescheren, manchmal fälschlicherweise.
Aber sie können auch zahlreiche andere ängstigen. Und es ist nicht klar, ob sie darüber hinaus wirklich mehr leisten.
Der Cochrane Collaboration zufolge haben Routinesonografien in der Schangerschaft keinen nennenswerten Nutzen.
Sie führen offenbar dazu, dass mehr Kaiserschnitte vorgenommen werden, und die zusätzlichen Untersuchungen
können sowohl die Mütter als auch die Ärzte belasten, obwohl die Zusammenhänge unklar sind. Die seelischen
Folgen all dieser Untersuchungen auf die werdenden Mütter sind noch nicht ausreichend analysiert worden [8].
Im Jahr 1996 riet die Preventive Services Task Force (PSTF) von routinemäßigen Ultraschalluntersuchungen bei Schwangeren
ab [9]. Heute ist sie der Meinung, dass es wenig sinnvoll sei, an diesem Rat etwas zu ändern. Den gleichen Standpunkt vertritt sie,
wie erwähnt, hinsichtlich der Monitorüberwachung [CTG/Cardiotocographie/] von Ungeborenen. Dennoch ist die Sonografie [Ultra-
schall] während der Schwangerschaft in den USA zur Routine geworden. Dazu schreibt die PSTF jetzt: Trotz fehlender Beweise
für eine positive Wirkung auf die Gesundheit und der Empfehlung der PSTF im Jahr 1996, sie nicht routinemäßig anzuwenden,
ist die Ultraschalluntersuchung während der Schwangerschaft in den Vereinigten Staaten zur üblichen Praxis geworden.
Auf der Grundlage der zur Zeit verfügbaren Daten glaubt die PSTF, dass die Folgen für die klinische Praxis begrenzt
wären, wenn sie die Empfehlung aus dem Jahr 1996 aktualisieren würde. Die PSTF wird die Empfehlung von 1996
nicht aktualisieren. Kommt Ihnen das bekannt vor? Genau das Gleiche schrieb die PSTF über die Monitor-
überwachung von Ungebornenen ...
Die ["Frühdiagnose"-]Vorsorgeuntersuchung auf Krankheiten aller Art gehört heute zur gängigen medizinischen Praxis
in den USA [auch bei uns!]. Sie ist eine natürliche Folge unserer Begeisterung für die Früherkennung. Immer mehr
Menschen hören von ihrem Arzt, dass sie oder ihre Babys eine Anomalie [2] haben. Gewiss, einigen wird geholfen.
Aber manchmal wissen wir, dass die Zahl derer, die von Vorsorgeuntersuchungen profitieren, extrem klein ist,
und manchmal ist sie so klein, dass nicht einmal große Studien mit Tausenden von Patienten sie bestimmen
können. Noch häufiger wissen wir nicht genau, ob die Früherkennung [Screening] überhaupt einen
Nutzen hat. Dennoch konzentrieren wir uns beharrlich auf frühe Diagnosen und versäumen
es ziemlich oft, Überdiagnosen in Betracht zu ziehen."
Aus: Dr. H. Gilbert Welch (M.D., M.P.H.), Dr. Lisa Schwartz, Dr. Steve Woloshin: “Die Diagnosefalle: Wie Gesunde zu Kranken erklärt werden”
Kapitel 8: Wir suchen intensiver nach allem Möglichen. Schwangeren wird Angst eingejagt. S. 178-185. Gefäßvorsorgeuntersuchung. S. 188
Übersetzung: Martin Rometsch, 1. Auflage RIVA 2013. „Overdiagnosed: Making People Sick in the Pursuit of Health“ Chapter 8:
We Look Harde for Everything Else. Terrifying pregnant women. pp 107-113. p 115 Beacon Press 2012 (2011)
Siehe LEISTUNGEN: Angewandte Allgemeinmedizin & Geriatrie: Der Normwerte-Trick - Zusammenhang der Normwertabsenkung
und Patientenzahl in den USA >>>
[1] J.T. Parer: "Obstetric Technologies: What determines clinical acceptance or rejection of results of randomized
controlled trials?" - "Geburtshilfliche Technologien: Was bestimmt die klinische Akzeptanz oder Ablehnung der Er-
gebnisse randomisierter kontrollierter Studien?" Am J Obstet Gynecology 288 (2003): 1622-1625
www.ajog.org/article/S0002-9378(03)00348-X/abstract
S.C. Curtin, M.M. Park: "Trends in the attendant, place, and timing of births, and in the use of obstetric interventions:
United States, 1989-97" - "Trends bei der Geburtsbegleitung, dem Geburtsort und dem Geburtszeitpunkt sowie bei der Anwendung
geburtshilflicher Eingriffe: Vereinigte Staaten, 1989-1997" Natl Vital Stat Rep. 1999 Dec 2;47(27):1-12
https://pubmed.ncbi.nlm.nih.gov/10598437/
[2] Anomalie = Abweichung von "Normalzuständen", "asymptomatischer Zufallsbefund",
"falscher Alarm", "falsch positiver Test".
Doch wie groß ist das Risiko, dass diese Abweichungen zu einer Gefahr für die Betroiffenen werden?
Und folglich:
Wie groß ist der Nutzen, den Betroffene von der Behandlung ihrer Anomalien haben?
Mindestens ebenso gravierend ist eine weitere Frage, über die aber zu selten gesprochen wird:
Wie groß ist die Gefahr, dass die vorsorgliche [Früh-, Über-] Diagnose und die daraus resultierende Behandlung
den Betroffenen Schaden zufügt? Und: Wie ist das Nutzen-Schaden-Verhältnis? [Welch: Vorwort, S.10]
[NA] Natalie Angier (26. November 1996): "Ultrasound and Fury: One Mother's Ordeal" - "Ultraschall und Wut:
Die Tortur einer Mutter" www.nytimes.com/1996/11/26/science/ultrasound-and-fury-one-mother-s-ordeal.html
[3] Prof. Dr. Roy Filly: "Obstetrical Sonography: The best way to terrify a pregnant woman" - "Geburtshilfliche Sonographie:
Die beste Methode, eine Schwangere zu erschrecken" J Ultrasound Med. 2000 Jan;19(1):1-5
https://onlinelibrary.wiley.com/doi/abs/10.7863/jum.2000.19.1.1
[4] T.J. Hassold, P.A Jacobs: "Trisomy in man" Annual Review of Genetics 18 (1984):69-97
[5] Falls die Rechnung sich nicht klar aus dem Text ergibt, möchte ich sie hier erläutern. Die Wahrscheinlichkeit,
dass eine entdeckte Anomalie eine Krankheit widerspiegelt, steht in unmittelbarer Beziehung zur Häufigkeit dieser
Krankheit (in diesem Fall 3 je 1000) und in umgekehrter Beziehung zum Vorkommen der Anomalie (hier 100 je 1000).
In Dezimalform lauten die Zahlen 0,003/0,1; das sind 3%. Mit anderen Worten: 3% der entdeckten Anomalien
spiegeln eine Trisomie wider, die restlichen 97 nicht. Anmerkung: Diese Rechnung unterstellt, dass
jeder Fetus mit Trisomie eine der anatomischen Anomalien aufweist. Das trifft zweifellos nicht zu.
Würde ich dies berücksichtigen, wäre die Zahl der Überdiagnosen noch höher.
[6] Alessandro Ghidini: “Amniocentesis: Technique and Complications" in: D.S. Basow (Hrsg.), UptoDate Waltham: UpToDate, 2009)
Alessandro Ghidini: "Diagnostic amniocentesis" - "Diagnostische Amniozentese" In UpToDate, D Basow (ed). UpToDate: Waltham,
MA, 2013, www.uptodate.com/contents/diagnostic-amniocentesis
M. Cruz-Lemini et al.: "How to perform an amniocentesis" - "Wie man eine Amniozentese durchführt"
https://cerpo.cl/_items/File_002_00496_006.pdf
[7] Rebecca Smith-Bindman et al.: "Second-trimester ultrasound to detect fetuses with Down syndrome:
a meta-analysis" - "Ultraschalluntersuchung im zweiten Trimester zur Erkennung von Föten mit Down-Syndrom.
Eine Metaanalyse" JAMA 2001 Feb 28;285(8):1044-55. "Schlussfolgerung: Eine verdickte Nackenfalte im zweiten
Trimester kann zwar hilfreich sein, um gesunde Föten von solchen mit Down-Syndrom zu unterscheiden, die Sensi-
tivität dieses Befundes ist jedoch insgesamt zu gering, um ihn als praktikablen Screening-Test für das Down-Syndrom
einzusetzen. Auch die übrigen sonografischen Marker können, wenn sie ohne begleitende Fehlbildungen auftreten,
nicht zuverlässig zwischen gesunden Föten und solchen mit Down-Syndrom differenzieren. Die Verwendung dieser
Marker als Grundlage für die Entscheidung zur Amniozentese führt zu mehr Fehlgeburten als diagnostizierten
Fällen von Down-Syndrom und verringert die pränatale Erkennung von Föten mit Down-Syndrom.
Aus: https://jamanetwork.com/journals/jama/article-abstract/193588
[8] www.cochrane.org/
[9] www.ahrq.gov/, https://uspreventiveservicestaskforce.org
www.uspreventiveservicestaskforce.org/